
1. Estatinas e Câncer
Segundo estudo publicado no Jornal da Associação Médica Americana em 1996 (1), todos os membros das 2 classes mais populares de remédios para redução do colesterol (os fibratos e as estatinas) causam câncer em animais de laboratório, especialmente roedores, em alguns casos de exposição no animal próximas daquelas prescritas aos humanos. Nesse estudo disseram que a evidência do potencial carcinogênico dos remédios de redução de lipídios nos testes clínicos realizados em humanos seria inconclusivo por causa dos resultados inconsistentes e a duração insuficiente no follow-up. O estudo ressaltou que a extrapolação da evidência da carcinogenecidade de roedores para humanos é um processo incerto. E, que testes clínicos de longo prazo e uma cuidadosa vigilância nas próximas décadas seriam necessários para determinar se os remédios para redução do colesterol causam câncer em humanos. O estudo colocou ainda que os resultados dos experimentos em animais e humanos sugerem que o tratamento com remédios que reduzem os lipídios deve ser evitado, especialmente fibratos e estatinas, com exceção naqueles pacientes que tenham risco de doença cardíaca no curto prazo.
As estatinas, comumente usadas em doses para redução do colesterol abaixo de 160 mg/dL, tem este nível associado a altas taxas de câncer conforme relatório da conferência realizada em 1990 pelo Instituto Nacional de Coração, Pulmão e Sangue (NHLBI) dos EUA (55).
Estudo com duração de 12 anos publicado em 1999, o qual analisou a mortalidade por câncer em 3.232 indivíduos idosos (> ou = 65 anos), encontrou que aqueles com muito baixo colesterol (< ou = 178 mg/dl) tiveram um aumentado risco na mortalidade por câncer (176).
Pesquisa recentemente publicada encontrou uma significativa associação entre o uso de estatinas e o risco de neoplasias linfóides malignas (linfomas e mielomas) (165) .
Outra pesquisa, esta publicada em 2007 na revista do Colégio Americano de Cardiologia, vem gerando grande polêmica no meio científico. Pesquisadores norte-americanos, avaliando a saúde de 41 mil pacientes que ingeriam estatinas para baixar os níveis de colesterol, concluíram que "quanto mais baixo era o colesterol, maior foi a ocorrência de câncer" (182).
Entretanto, procura-se continuamente isentar os remédios contra o colesterol nessa relação. É o que se pode observar em estudo recente onde, apesar de mostrar em sua figura 1 que baixo colesterol pode aumentar o risco do câncer em 25%, conclui de forma inspirada: “Existe uma inversa associação entre o tratamento do LDL-C e câncer incidente. Todavia, as estatinas, a despeito de produzir marcantes reduções no LDL-C, não estão associadas com um aumento do risco de câncer” (187).
Em Agosto de 2008 o FDA, (Food and Drugs Administration - órgão americano de controle sanitário), informou aos profissionais da saúde que a agência está investigando um relatório do Teste SEAS (Simvastatin and Ezetimibe in Aortic Stenosis), quanto a uma possível associação entre o uso do Vytorin (ezetimibe/simvastatina) e um potencial aumento na incidência de câncer (188)
Em abril de 2010 foi publicado estudo mostrando que pacientes tomando estatinas por mais de 3 anos tiveram um aumento no risco de quase 40% quanto ao desenvolvimento de lesões pré-cancerosas do cólon-retal (198).
2. Tentativas para desregulamentação das Estatinas, descuidos em seu uso e a rabdomiólise
Artigo publicado em 2001 (2), informou que o largo uso das estatinas vem junto com alguns descuidos quanto aos efeitos colaterais. Valores seguros de laboratório não foram determinados, contra-indicações não foram consideradas seriamente, e a falta de estudos clínicos quanto aos objetivos fundamentais foram negligenciados.
Adicionalmente, continuaram a acontecer, por iniciativa de algumas indústrias farmacêuticas, tentativas de desregulamentação das estatinas nos EUA, no intuito de serem vendidas legalmente sem receita médica – as quais foram inicialmente sustadas em 2000 pelo FDA. Novo pleito feito pela Merck, para venda da lovastatina de 20 mg (Mevacor), de sua fabricação, sem receita médica, foi negado por 20 votos a 3 pelo FDA em janeiro de 2005. Também a Bristol Myers Squib demonstrou intenções de pleitear novamente a aprovação junto ao FDA para venda, sem prescrição médica, da pravastatina de 20 mg (Pravachol) (27, 49, 52,128).
No Reino Unido a simvastatina de 10 mg, de fabricação Merck, começou a ser vendida pelas farmácias, sem a necessidade de receita médica, a partir de Julho de 2004. Esta decisão do Departamento de Saúde da Inglaterra foi bastante criticada em editorial no Lancet que citou uma série de desconhecimentos e dúvidas existentes quanto a segurança e eficácia das estatinas. O editorial colocou que essa experimentação em larga escala torna o público do Reino Unido fazendo o papel de cobaia (48). Reportagem do British Medical Journal mostrou que enquanto grupos farmacêuticos e a Fundação Britânica do Coração apoiaram a reclassificação da simvastatina para venda sem receita médica outros não a apoiaram por diversas razões, entre elas os possíveis efeitos colaterais que não terão uma cuidadosa avaliação. A Associação de Consumidores, por exemplo, disse ao British Medical Journal que nenhum teste clínico específico provou que vender o produto sem prescrição médica teria sido efetivo na população em alvo. Essa associação argumentou também que nenhum teste clínico estabeleceu a eficácia das estatinas quando o alvo são pessoas com moderado risco de doença cardíaca além de que o público estaria sendo usado como cobaia (49, 86).
O British Medical Journal já havia recebido cartas de médicos condenando a idéia da venda de estatinas sem prescrição médica no Reino Unido. Em uma delas dizia: “A despeito do alarde da indústria, não existem dados, nenhum, mostrando que as estatinas são um benefício para pessoas sem doença arterial coronária. Colocar pessoas sob medicação pela vida inteira, quando elas não têm doença coronária, as expõe a riscos em sua saúde e custos financeiros, possivelmente sem benefícios. Encorajar pessoas a se colocarem em uma vida inteira de medicação em consulta com um farmacêutico não parece consistente com a meta de se promover a saúde pública” (49).
O professor Ian Graham, de Dublin - Irlanda, argüindo contra a idéia da venda de estatinas sem receita médica, apontou em debate realizado pela Sociedade Européia de Cardiologia em Munique, Alemanha, que a dose de 10 mg de simvastatina não foi suficientemente estudada em testes clínicos, de forma que os benefícios e riscos não são conhecidos. “Nós não sabemos qual será o benefício que terá a dose de 10 mg, e as estatinas não mostraram que providenciam benefícios gerais na saúde durante a prevenção primária, portanto o argumento sobre a melhoria na saúde não foi provada. Em adição, a simvastatina tem apreciáveis interações com outros remédios, de modo que existem riscos”, ele disse (102).
A partir da liberação da simvastatina de 10 mg para venda sem receita médica no Reino Unido, em Julho de 2004, os farmacêuticos ingleses começaram a planejar visitas as tavernas (pubs) para “educar” os bebedores sobre os riscos da doença cardíaca e oferecer tratamento, inclusive checagem da saúde no local, com testes para verificar o colesterol e, oferecendo estatinas para aqueles que precisam tomá-las (87).
Após 7 meses da liberação da simvastatina para venda sem receita médica no Reino Unido, os especialistas convocaram seus colegas no intuito de se fazer uma revisão completa na segurança relacionadas as estatinas. Isto porque informações do governo mostraram que 92 óbitos estariam relacionados a essas drogas para redução do colesterol (130).
Em 2001 houve a retirada do mercado do remédio empregado para redução do colesterol a base de cerivastatina*, devido a diversas mortes causadas pelo seu uso. O efeito colateral apontado como a causa das mortes pela cerivastatina foi a rabdomiólise, que é uma degeneração muscular resultante de uma quebra nas células dos músculos e liberação do conteúdo dessas células musculares no fluxo sangüíneo. Embora em diferentes graus, todas as estatinas podem induzir a miotoxidade, especialmente quando em altas dosagens. As estatinas devem ser retiradas prontamente caso haja suspeita de miopatia, prevenindo assim a rabdomiólise (3). Entre os sintomas da rabdomiólise estão incluídos: dores musculares, fraqueza, mal-estar, febre, urina escura, náusea e vômito. A dor pode envolver grupos específicos de músculos ou pode estar generalizada através do corpo. Na maioria dos casos de rabdomiólise relatados o uso de estatinas foi superior a uma semana. Entretanto, a rabdomiólise também já foi diagnosticada após uma simples dose de estatina (26).
Em 4 de março de 2004, o Public Citizen, entidade americana de defesa do consumidor, pediu a retirada do mercado da rosuvastatina**. Essa entidade alegou que recebeu relatórios do próprio FDA e de agências de saúde do Canadá e do Reino Unido informando que sete pessoas sofreram perigo de vida por rabdomiólise e outras nove tiveram insuficiência ou dano renal tomando a rosuvastatina. Posteriormente, em 16 de maio de 2004, o Public Citizen fez nova petição ao FDA insistindo no banimento da rosuvastatina, citando que o FDA relatou onze novos casos de rabdomiólise desde o mês de fevereiro, sendo que vários pacientes estavam tomando uma dosagem diária de apenas 10-mg. A rosuvastatina foi aprovada pelo FDA em agosto de 2003, sofrendo questionamentos desde essa época sobre seu licenciamento sem maiores testes clínicos e quanto ao marketing agressivo e precipitado desenvolvido pela AstraZeneca. Em 9 de junho de 2004 o FDA emitiu um alerta público sobre os novos efeitos colaterais encontrados na rosuvastatina, informando que está analisando os dados de segurança acumulados nos EUA e a nível mundial, os quais serão considerados em futuras determinações de mudanças em seus rótulos. A atitude do Ministério da Saúde do Canadá foi a de mandar um alerta a todos os médicos canadenses sobre as condições potencialmente perigosas relacionadas a rosuvastatina (45, 46, 47, 60, 70, 72, 75).
*Fabricada pela Bayer. Vendida no Brasil como Lipobay e sob a marca Baycol em outros paises.
** Fabricada pela AstraZeneca. Vendida sob a marca Crestor.
3. As estatinas e os efeitos adversos de sua descontinuação
Estudo publicado no Circulation em 2002 (4) e discutido no Lancet (5), sugeriu que a retirada da terapia através da estatina de forma abrupta poderia causar uma reação inesperada e séria. No artigo Christian Hamm e colegas disseram que a descontinuação das estatinas após o início dos sintomas coronários leva ao aumento do risco de óbito por eventos coronários. Estes pesquisadores investigaram 1.616 pacientes admitidos ao hospital com doença coronária e dor no peito, sendo monitorados por 30 dias para avaliação de taxas de óbito e de enfarte do miocárdio não fatal. 1249 pacientes não estavam recebendo terapia através de estatinas; 379 pacientes já estavam tomando estatinas e continuaram a terapia durante 30 dias; e 86 pacientes descontinuaram a terapia através da estatina na admissão hospitalar. Como resultado da retirada da estatina após a admissão hospitalar, o risco cardíaco subiu quase 3 vezes nestes pacientes do que naqueles que continuavam a receber as estatinas previamente prescritas. E claro, diz Hamm, “que médicos definitivamente não devem parar com a terapia através de estatinas em pacientes com síndromes coronárias agudas, já que isto pode ser prejudicial”.
Em posterior correspondência (6) fazendo uma reavaliação sobre seu artigo original (4) os autores colocam que alguns dados do estudo apresentaram imprecisões prejudicando suas conclusões originais. O risco corrigido, apesar de ser mais modesto, continuou a ser mais alto em pacientes que descontinuaram a terapia através de estatinas em comparação com aqueles que continuaram a usá-las. Assim eles recalcularam as taxas brutas quanto ao acontecimento de enfarte do miocárdio ou óbito em 30 dias resultando em 4.2% entre os pacientes que continuaram tomando estatinas e de 9.4% entre os pacientes que descontinuaram o uso de estatinas. Os autores mantiveram que sua hipótese sobre o rebote da estatina permanece interessante e merecendo novos testes clínicos.
Novo trabalho comparou três grupos de pacientes, todos admitidos ao hospital com enfarte do miocárdio sem elevação do segmento ST. O primeiro grupo envolveu 9001 pacientes tomando estatinas anteriormente a hospitalização, o qual também recebeu estatinas dentro de 24 horas da hospitalização. O segundo grupo de 4870 pacientes recebeu previamente a terapia através de estatinas mas teve seu tratamento descontinuado dentro de 24 horas após a admissão, enquanto o terceiro grupo de 54 635 pacientes não tomou estatinas antes ou durante a hospitalização. Comparando esses grupos os pesquisadores acharam que 12.5% daqueles pacientes cuja terapia foi descontinuada morreram no hospital ou experimentaram insuficiência cardíaca, edema pulmonar, choque cardiogênico, taquicardia, ou parada cardíaca. Isto foi significativamente maior do que os 4.9% pacientes que permaneceram no tratamento com estatinas e experimentaram quaisquer desses eventos (120).
Outro estudo (33) sugeriu que o estado de hiper-ativação de plaquetas na segunda semana após a descontinuação da estatina, estaria parcialmente relacionado com o aumento de LDL-C. Tal achado poderia participar, segundo os autores, da crescente taxa de eventos cardiovasculares após a descontinuação da estatina.
Também existem evidências sugerindo que a descontinuação súbita da medicação através de estatinas exerce efeitos vasculares negativos em pacientes com eventos vasculares agudos (derrame) (170)
Levantamento feito no banco de dados de pesquisa prática geral do Reino Unido (GPRD), entre janeiro de 1990 e dezembro de 1997, identificou 22.408 pacientes que iniciaram a terapia por drogas redutoras de lipídios devido a doença coronária, hiperlipidemia e outras doenças ateroscleróticas, os quais receberam duas ou mais prescrições entre janeiro de 1990 e dezembro de 1997. O estudo mostrou que a descontinuação e troca da terapia de lipídios foi comum durante o período de estudo, especialmente entre aqueles não recebendo fibratos ou estatinas. O estudo concluiu que a descontinuação no tratamento, após o início ou troca de terapia de redução de lipídios, é aumentada largamente com co-morbidades cardiovasculares concomitantes, e utilização de mais cuidados na saúde, sendo mais comum nos casos de estatinas do que em outros redutores de lipídios (69).
O Dr. Jean Davignon, chefe de pesquisas de uma clínica em Montreal que trata de doenças cardíacas, disse em entrevista: “Os pacientes não devem parar de tomar o remédio sem antes consultarem seus médicos. A parada abrupta da medicação para redução do colesterol pode levar a deterioração da saúde, e até mesmo ameaçar a vida” (70).
Os estudos acima, mostrando que os pacientes podem piorar na retirada desta dispendiosa terapia, trazem grandes preocupações por sua indicação estar cada vez maior dentro da medicina atual.
Cerca de 30% dos pacientes descontinuam as estatinas durante os primeiros meses de tratamento (71, 151). Estudos envolvendo pacientes idosos notou uma taxa de aderência para a terapia através de estatinas, em 2 anos, de somente 40,1% para síndromes coronárias agudas, de 36,1% para a doença arterial coronária e de 25,4% para a prevenção primária (122).
Um exemplo recente foi a parada do uso de estatina pelo ex-Presidente Clinton que, segundo alguns médicos, pode ter precipitado os sintomas que o levaram a cirurgia para implantação de quatro pontes de safena, aconselhada na suposição de que elas poderiam evitar um futuro enfarte. Sua função cardíaca estava normal antes da operação, sendo que ele não sofreu nenhuma síndrome coronária aguda . Outro motivo para a cirurgia foi de que Clinton teria uma obstrução superior a 90% em suas artérias, argumento que sofre controvérsias (99, 100, 101).
Um estudo contestou que a descontinuação abrupta das estatinas no curto prazo aumente a taxa de síndromes coronárias agudas em pacientes com doença cardíaca estável. Dos 18 468 pacientes triados para a participação no estudo, 16 619 entraram em um período de dieta com o início do uso/retirada das drogas e desses 15 432 pacientes foram qualificados para começar o tratamento com atorvastatina de 10 mg/dia, sendo que 57% deles já estavam recebendo estatinas previamente. O estudo demonstrou que a abrupta descontinuação da terapia por estatinas no curto prazo não alterou significativamente o risco de síndromes coronárias agudas nesses pacientes.
Entretanto, seus autores admitiram que os participantes dos testes clínicos tenderam a ser relativamente saudáveis e estáveis e portanto tiveram dramáticas diferenças clínicas comparativamente a outros pacientes com eventos coronários agudos onde aconteceram grandes aumentos no risco cardíaco com a retirada abrupta das estatinas após a admissão hospitalar. Deve ser enfatizado que os pacientes envolvidos nesse estudo receberam, na sua grande maioria, uma baixa dosagem desses remédios (10 mg/dia), o que pode, naturalmente, fazer alguma diferença. Também, deve-se aguardar por novos trabalhos demonstrando os resultados da retirada abrupta de estatinas no médio e longo prazo em pacientes com doença cardíaca estável. Afinal, diversos outros estudos mostraram que efeitos benéficos do uso de estatinas na prevenção costumam aparecer somente a partir do primeiro ano após o início da terapia (121).
4. As estatinas e os riscos para o bebê no primeiro trimestre da gravidez
Pesquisadores do Instituto Nacional de Saúde dos EUA revisaram vários casos de exposição a estatina no primeiro trimestre de gravidez, que foram relatados ao FDA entre 1987 e 2001. O estudo encontrou que o uso da estatina está associado com graves defeitos no sistema nervoso central, deformidade nos membros e outros problemas graves. Esses achados foram reportados em correspondência ao New England Medical Journal de 8 abril de 2004, alertando que entre 52 bebês expostos a estatina no útero, 20 deles nasceram com malformação (64) .
O Dr. Maximilian Muenke, um dos autores da correspondência ao NEJM, que é chefe da área de genética do National Genome Research Institute, em Bethesda - EUA, afirmou “Nós não podemos dizer se os defeitos foram causados pelo uso das estatinas, mas outros estudos de defeitos de nascimento sugerem que esses são tipos de problemas que ocorrem se o embrião não consegue colesterol suficiente no início da gestação para se desenvolver normalmente. Muenke disse também que a maioria das pessoas que usam essas medicações estão acima de 45 anos, mas que 1 a 3 por cento das prescrições para estas medicações são dadas a mulheres em seus anos de gravidez. O Dr. Muenke adiciona que é muito difícil saber se existem mais defeitos de nascimento achados em mulheres que tomam estatinas, porque o sistema de relatórios ao Food and Drugs Administration é voluntário e muitas mulheres não reportam essa exposição a estatina no início da gravidez (64).
Este é mais um argumento contra a liberação para venda de estatinas sem receita médica. Ainda mais levando-se em consideração que muitas mulheres não planejaram sua gravidez expondo, sem conhecimento, seus fetos as estatinas. Aliás, os conselheiros do FDA levantaram tal preocupação quando negaram a venda sem receita médica da lovastatina em janeiro de 2005(128).
A falta de atitudes preventivas pelas autoridades encarregadas da saúde nos diferentes países para esse problema poderá levar a um desastre médico de grandes proporções no futuro próximo.
É preciso lembrar do triste episódio dos bebês nascidos com malformação dos membros e outras disfunções nos órgãos, causados pelo uso da droga talidomida no início dos anos 60. A talidomida atingiu cerca de 20% dos fetos expostos a ela, apresentando proporcionalmente menos riscos do que os apresentados agora pelos pesquisadores do NIH para as estatinas.
Estudo publicado em outubro de 2005 confirmou que a estatina pode afetar de forma adversa as células trofoblásticas, as quais começam a proliferar à partir da 2ª semana da fecundação (156).
5. Do aumento na taxa de mortalidade e de ataques de coração em pacientes que tomaram estatina logo após síndromes coronárias agudas
Kristin Newby e colegas da Duke University procuraram verificar em estudo (13), que se baseou em 2 testes internacionais randomizados (SYMPHONY e 2º SYMPHONY) envolvendo um total de 12.365 pacientes com síndrome coronária aguda, se as estatinas seriam mais benéficas se fossem prescritas quando os pacientes ainda estivessem nos hospitais, ao invés de somente após sua alta. No curso do estudo encontraram entre 2.711 pacientes com níveis baixos de colesterol (<130), e que receberam estatinas na fase hospitalar, um aumento nas taxas de óbito e de enfartes posteriores. Estes autores aconselharam a realização de testes mais largos e aleatórios. Até lá, eles escreveram, os clínicos devem usar de precaução em iniciar a terapia com estatinas, logo após síndromes coronárias agudas, neste tipo de pacientes.
6. Do aumento substancial no risco de polineuropatia idiopática em pacientes tomando estatinas por um longo período de tempo
Diversos relatórios de casos e um estudo epidemiológico indicaram que o uso de estatinas poderia provocar, ocasionalmente, um efeito deletério no sistema nervoso periférico (14). Posteriormente esses autores realizaram novo estudo populacional durante 5 anos (1994-1998) com o objetivo de se estimar o risco relativo de polineuropatia idiopática nos usuários de estatinas (15). Como resultado, os autores verificaram que a polineuropatia idiopática tem uma probabilidade 26 vezes maior de acontecer nas pessoas que tomaram estatinas por mais de 2 anos.
7. As Estatinas e a disfunção erétil
A disfunção erétil é comum embora pouco relatada pelos pacientes que tomam estatinas e fibratos. Uma revisão sistemática procurou coletar evidências para confirmar essa associação com a impotência sexual. O estudo apontou que um substancial número de casos de disfunção erétil em pacientes tomando estatinas têm sido relatados as agências regulatórias (25). Reportagem da BBC News, realizada em 2000, informou que o Dr. John Harvey do Hospital Wrexham Maelor em Gales, na Grã-Bretanha, identificou 220 homens que pareceram ter perdido sua virilidade após começarem a tomar estatinas, mencionando que os resultados do estudo foram publicados no New Scientist Magazine (42). Outros estudos têm observado este efeito adverso das estatinas (43, 44, 138, 164).
8. Os efeitos adversos na insuficiência cardíaca crônica
Os efeitos adversos potenciais das estatinas na insuficiência cardíaca crônica (ICC) incluem a redução dos níveis da coenzima Q10 (a qual pode em adição exacerbar o estresse oxidativo na ICC) e perda da proteção que as lipoproteinas podem prover, através da desintoxicação das endotoxinas que entram na circulação via gastro-intestinal. Em suporte a essas possibilidades estão os dados epidemiológicos vinculando o baixo colesterol no sangue com um pobre prognóstico na ICC. Essas incertezas indicam a necessidade da realização de um teste definitivo quanto aos resultados para avaliação da eficácia e segurança das estatinas na ICC, a despeito de seu largo uso corrente, não baseado em evidência nessa população. Ainda mais que os EUA está no meio de uma epidemia de insuficiência cardíaca congestiva, cuja causa ou causas não estão ainda esclarecidas (28, 29).
O Dr. Andrew Clark da Universidade de Hull no Reino Unido, comentou ao Heartwire (83) sobre trabalho publicado em 2003 no Journal of American College of Cardiology (82), mostrando uma relação entre altos níveis de colesterol e aumento na sobrevida em pacientes com insuficiência cardíaca e o baixo colesterol no sangue, independentemente associado com uma piora no prognóstico . Ele, que foi um dos autores, disse: “Minha recomendação no momento é a de não usar estatinas nos pacientes com insuficiência cardíaca. Eu não tenho evidência para acreditar que elas são boas e um bocado de evidência para suspeitar que elas são ruins”. Outros pesquisadores tem feito observações similares. Estudo, liderado pelo Dr. Horwich, que incluiu 1.134 casos de pacientes com insuficiência cardíaca grave, verificou que após cinco anos 62% dos pacientes com colesterol abaixo de 129 mg/L tiveram óbito enquanto que somente a metade dos pacientes com colesterol acima de 223 mg/L faleceram (92).
O Dr. Peter Langsjoen, cardiologista americano, relatou em trabalho publicado em 1990 que as estatinas, reduzindo o colesterol, reduzem também o nível da coenzima Q10, que é indispensável para a função cardíaca. Esse trabalho mostrou histórias de casos de pacientes que sofreram degeneração progressiva, mas cuja função cardíaca melhorou após a administração de suplemento de coenzima Q10 por via oral (84).
Em 2002 o Dr. Langsjoen descreveu em artigo sua experiência de 17 anos observando o uso de estatinas em pacientes, onde diz: “Eu tenho visto um aumento assustador na insuficiência cardíaca secundária ao uso da estatina. Nos últimos 5 anos as estatinas se tornaram mais potentes, estão sendo prescritas em doses mais altas, e estão sendo usadas com um despreocupação negligente nos idosos e em pacientes com níveis de colesterol normal (85).
Em estudo mais recente publicado em 2004 o Dr. Langsjoen e seu grupo procuraram avaliar a função diastólica do ventrículo esquerdo através da doppler-ecocardiografia antes e após a terapia por estatinas em 14 pacientes. O resultado foi uma piora dos parâmetros diastólicos na maioria dos casos. Com a suplementação por coenzima Q10 houveram melhorias significativas na função diastólica desses pacientes. Essas melhorias foram vistas ainda que os níveis de coenzima Q10 decrescessem em 5 pacientes, permanecessem em 4 pacientes e aumentassem em 5 pacientes durante a terapia. A respeito disso os investigadores disseram: “Já que os níveis de coenzima Q10 não predizem disfunção, a administração rotineira concomitante com as estatinas, especialmente em pacientes sob risco, parece prudente”. A disfunção diastólica é a principal causa de insuficiência cardíaca crônica nas pessoas idosas (125).
9. De outros efeitos adversos em pacientes tomando estatina
A Universidade da Califórnia em San Diego iniciou em 1999, sob o patrocínio do Instituto Nacional de Saúde Americano (NIH), estudo para verificar os efeitos não cardiovasculares do uso de estatinas. O projeto, que tem a Dra. Beatrice Golomb como principal investigadora, deveria estar concluído em 2004. O UCSD Statin Effects Study (18, 30) como vem sendo chamado, poderá esclarecer sobre diversos efeitos associados ao uso das estatinas, que vem sendo apontados em diversos estudos clínicos como por exemplo: problemas hepáticos, problemas renais, problemas gastro-intestinais, pancreatite aguda, fraqueza e dor muscular, intolerância a exercícios, fadiga extrema, insônia, dores de cabeça, náuseas, neuropatia, desregulação na temperatura (sentir frio ou calor), miastenia ocular, degeneração macular, perda de memória, amnésia, dificuldades de concentração e redução na função cognitiva além de distúrbios no humor e no comportamento, como depressão e irritabilidade, incluindo violência e suicídio, fatores que em alguns casos seriam, possivelmente, causados pela redução no nível do colesterol (18, 30, 31, 54, 98, 148, 149, 154, 167, 168, 169, 177).
O Wall Street Journal, em sua edição de 29 de janeiro de 2004, discutiu sobre a publicação de resultados parciais do USCD Statin Effects Study (30), reproduzindo a citação do principal investigador que afirma que 15% dos pacientes tomando estatinas são afetados por efeitos cognitivos adversos - incluindo perda de memória (32). Em 24 de maio de 2004 a Dra. Golomb disse a CBS News que as estatinas podem ajudar ao coração mas também podem dificultar a performance cerebral e disparar outros problemas sérios (51).
Em publicação mais recente, usando os dados do estudo de Framingham, foi mostrado um vínculo entre baixos níveis de colesterol (< 200 mg/dL), que ocorreram naturalmente, e uma pobre performance cognitiva. Nos resultados houve uma significativa e linear associação entre o colesterol total e medidas de fluência verbal, atenção/concentração, raciocínio abstrato, e outras reduções cognitivas (134). Outro estudo publicado em 2004 já havia mostrado resultados similares (135). Esses estudos corroboram outras pesquisas que mostraram efeitos cognitivos prejudiciais na redução do colesterol com o uso de estatinas (136, 137).
Pesquisa recente mostrou que o uso de estatinas pode afetar não só a inteligência como também a memória. Isto porque sendo o colesterol também produzido pelo cérebro, onde é usado para liberar químicos vitais, chamados neurotransmissores, que carregam mensagens entre as células cerebrais. Esse estudo sugere que as estatinas podem inibir esse processo vital. Quando as células são privadas de colesterol elas são cinco vezes menos efetivas na liberação dos mensageiros químicos. Yeon-Kyun Shin, um dos pesquisadores disse que "Se você priva o colesterol no cérebro, então você afeta diretamente quão inteligente você é e quão bem você se lembra das coisas. Isso pode levar a depressão e atos irracionais. Ele acredita que isso é diretamente causado pelo rompimento na liberação dos neurotransmissores no cérebro (195, 196).
Outro estudo recente levantou a hipótese de que a redução do colesterol induzida por estatinas pode contribuir para o dano do músculo esquelético, mesmo em pacientes sem mialgia (174). É interessante observar que atletas com hipercolesterolemia familiar raramente toleram terapia com estatinas devido a problemas musculares (175).
Finalmente, temos a preocupação levantada recentemente de que as estatinas possam causar o desenvolvimento do Mal de Parkinson, baseada em pesquisa mostrando que pessoas com baixos níveis de colesterol estão mais predispostas a essa doença(178, 179). Outra preocupação existente é que o declínio nos níveis totais do colesterol precedem pelo menos 15 anos antes o diagnóstico de demência, conforme estudo recentemente publicado (180).
10. Dos estudos que mostram redução nas taxas de eventos cardiovasculares e de mortalidade no uso de estatinas
Em 13 de novembro de 2001 (7, 8), durante sessão cientifica da American Heart Association (Associação Americana do Coração), foram apresentados os resultados de um dos maiores testes realizados até hoje na avaliação dos efeitos da terapia através da redução do colesterol em pacientes com alto risco de doença cardiovascular.
Este estudo, que teve uma duração de 5 anos foi desenvolvido pelo HPS (Heart Protection Study), envolvendo mais de 20.000 pacientes - entre 40 e 80 anos de idade. Destes pacientes 10.269 se submeteram ao tratamento através de estatina (simvastatina) e 10.267 se submeteram ao placebo (substância que não contêm nenhuma medicação, administrada pelo seu efeito psicológico no paciente).
Os resultados do estudo desenvolvido pelo HPS, publicado no Lancet em 2002 (12), foram os seguintes:
11. Estatinas beneficiam todos os pacientes com doença cardiovascular?
Contrariando a idéia (22), de que praticamente todos os pacientes com doença cardiovascular nos paises ocidentais seriam beneficiados pelas estatinas, a qual foi largamente ecoada nos meios de comunicação (23), Peter Trewby diz em correspondência ao Lancet (24):
“Mesmo se ignorarmos os dois terços de pacientes julgados inelegíveis para participarem no estudo HPS, os resultados mostram que o paciente que inicia a terapia com estatina não tem chance de se beneficiar no primeiro ano de tratamento. Após o primeiro ano, 1% dos pacientes serão beneficiados para cada ano que tomarem seus tabletes. No final dos 5 anos de tratamento contínuo, 5.4% terão benefício derivado, e 94,6% não terão. O benefício de 5,4% não pode ser dito constituir-se de “praticamente todos os pacientes”
O ponto de vista do paciente é raramente considerado ou visto. A chance de 1% de benefício por ano pode estar abaixo do limiar que a maioria dos pacientes vêem como aceitável em uma estratégia de prevenção através de remédios. Os 35.000 tabletes de simvastatina necessários serem tomados para prevenir um evento vascular e os 97.000 necessários para retardar um óbito serão vistos favoravelmente pelas companhias farmacêuticas, mas não tanto pelo paciente”.
De acordo com avaliação pela Universidade da Columbia Britânica, se os cinco maiores testes de prevenção primária com estatinas forem combinados, então 71 pacientes com fatores de risco cardiovascular têm que ser tratados com estatinas de 3-5 anos para prevenir um enfarte ou derrame, representando uma redução no risco absoluto de 1.4% em relação ao grupo de controle. A mortalidade total não foi reduzida pelo tratamento com estatinas na prevenção primária nestes testes. A combinação do resultado de 4 grandes testes de prevenção secundária através de estatinas, que foram avaliados pelo mesmo grupo quanto a redução na mortalidade total, mostraram a necessidade do tratamento de 48 pacientes com estatinas, de 3-5 anos, para beneficiar apenas um deles, representando uma redução no risco absoluto de 2.1% em relação ao grupo de controle (50).
Estudo realizado na Inglaterra no período de 1996-2002 indicou que, apesar do grande aumento no custo e volume da prescrição de drogas redutoras do colesterol (na maior parte estatinas), houve apenas uma modesta redução nas taxas de admissão de enfarte do miocárdio nos hospitais (103).
12. As estatinas e a mortalidade na mulher
Segundo estudo recente publicado no Jornal da Associação Médica Americana, que avaliou os dados de todos os testes realizados até hoje com redutores de colesterol em mulheres, não houve redução na mortalidade total comparativamente ao placebo, tanto na prevenção primária quanto na prevenção secundária (61).
13. As estatinas e a mortalidade no idoso
O único teste clínico que examinou o efeito das estatinas em idosos foi o estudo PROSPER (34), não achando nenhum benefício na sobrevida com relação ao placebo.
É interessante notar que em estudo publicado no Lancet, em 2001, foi demonstrado que o baixo colesterol pode, ao contrário, estar associado com altas taxas de mortalidade entre pessoas idosas (62).
De outro lado, estudo publicado no Jornal da Associação Médica Americana, em 1994, não encontrou associação entre colesterol e mortalidade por doença coronária e morbidade ou mortalidade por todas as causas, em pacientes com idade acima de 70 anos(63).
Temos que levar em conta também que os efeitos colaterais das estatinas podem ter um impacto amplificado nos pacientes idosos(74)
14. As estatinas e a progressão da aterosclerose
Estudos tem demonstrado que os exercícios físicos, em diversas modalidades e intensidades, inclusive não aeróbicos, apresentam benefícios na prevenção da doença arterial coronária (65). Entretanto, nenhum dado era disponível até hoje confirmando se os exercícios físicos têm efeitos anti-ateroscleróticos na população em geral. Com esse compromisso um estudo recente, aleatório e controlado, procurou comparar o exercício aeróbico progressivo com a atividade usual, quantificando o progresso da aterosclerose através da ultrasonografia, em uma população de 140 homens de meia idade, durante 6 anos. Esse estudo confirmou que os exercícios físicos aeróbicos reduzem a progressão da aterosclerose no homem, exceto naqueles tomando estatinas (66).
Outro estudo, por ultrasonografia intravascular, demonstrou uma completa e absoluta falta de associação entre qualquer dos marcadores de lipídeos e aterosclerose (159).
15. As estatinas e a prevenção primária da doença cardiovascular no diabetes tipo 2
Estudo envolvendo 2.838 pacientes com idade entre 45-75 anos, portadores do diabetes tipo 2 e sem altas concentrações do colesterol LDL, procurou avaliar a efetividade da atorvastatina de 10 mg na prevenção primária dos eventos coronários agudos, revascularização coronária ou derrame em comparação a um grupo de pacientes tomando placebo. O resultado foi uma redução no risco absoluto anual de 0.9% no grupo tomando a atorvastatina (1.428 pacientes) em comparação ao grupo tomando placebo (1.410 pacientes). A redução no risco absoluto anual na mortalidade do grupo tomando atorvastatina foi menor que 1% (89).
Entretanto, outro estudo demonstrou que a terapia através de estatinas realizada durante 2 anos em pacientes com diabetes do tipo 2 não alterou a progressão da espessura médio-intimal da carótida, que é uma medida de aterosclerose. O Dr. Beishuizen, um dos autores, disse em entrevista que foi surpreendente e um tanto desapontador não ter sido achada nenhuma correlação. Isto, a despeito das significantes reduções no colesterol LDL (117, 118).
Pacientes com diabetes do tipo 2 em hemodiálise tem um risco substancialmente aumentado de doenças cardiovasculares e cerebrovasculares. O estudo 4D, apresentado no 37º encontro da Sociedade Americana de Nefrologia realizado em 2004 mostrou no teste aleatório que, ao contrário dos testes CARDS (89) e ASCOT-LLA (35), o tratamento com atorvastatina (20mg) nesse tipo de pacientes submetidos a diálise não teve efeito significativo na ocorrência de eventos cardiovasculares comparativamente ao placebo. O que causou surpresa foi acontecer um aumento de acidentes vasculares cerebrais nos tratados com a atorvastatina(126, 127).
Resultados de outro estudo sugeriram uma predisposição para a deterioração do controle glicêmico nos pacientes com diabetes do tipo 2 tratados com atorvastatina (163).
16. Os efeitos da maior ou menor agressividade na redução do LDL quanto a progressão da placa arterial
Pesquisadores do Beth Israel Medical Center examinaram o desenvolvimento da placa coronária em 182 pacientes que tomaram estatinas para redução do nível do colesterol. Um grupo de pacientes tomou uma dose mais agressiva (>/= 80 mg/dl) enquanto outro grupo tomou uma dose menor (<80 mg/dl). Usando a tomografia computadorizada por feixe de elétrons, os pesquisadores mediram a placa em todos os pacientes antes e após o estudo que durou mais de um ano. A despeito do sucesso na redução dos lipídios nos dois grupos, não aconteceram diferenças na progressão da calcificação da placa (9.3%/ano vs 9.1%/ano). Os autores concluíram que, com relação a redução do colesterol LDL, “quanto mais baixo é melhor” não é suportado por mudanças no progresso de calcificação da placa. Estudo posterior, igualmente usando a tomografia computadorizada por feixe de elétrons, confirmou que a terapia através de estatinas é incapaz de atenuar a progressão da calcificação arterial coronária após 12 meses(80, 155).
17. As estatinas e a redução na mortalidade total e nos eventos coronários x nível do colesterol
Estudo realizado no Japão envolveu 47.294 pacientes com colesterol elevado, os quais tomaram simvastatina (5-10 mg/dia) durante 6 anos, sendo monitorados dentro de condições padrão. O objetivo desse estudo, denominado J-LIT (36), foi o de determinar a ocorrência de eventos coronários e sua relação com as concentrações de lipídios no sangue durante o tratamento com baixas doses de simvastatina.
Como resultado o J-LIT não mostrou nenhuma existência de correlação entre o montante da redução de LDL e a taxa de mortalidade entre os pacientes, os quais foram agrupados pelo nível de redução conseguido no LDL (Figura). Alguns deles não tiveram redução nos níveis de LDL enquanto outros tiveram uma queda moderada e outros tiveram reduções mais largas no LDL.
Os grupos no J-LIT que obtiveram os níveis mínimos de colesterol, <160 e 170 ± 10mg/dL, tiveram acima do dobro das taxas de mortalidade daqueles com 240 ± 20mg/dL.
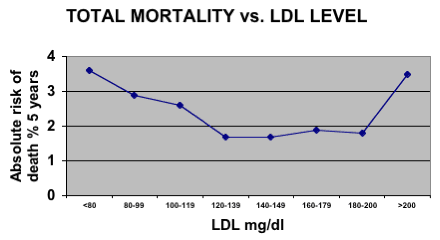
Mortalidade Total vs Níveis de LDL no J-LIT (40)
É interessante notar que a redução da mortalidade coronária com a simvastatina foi quase três vezes maior no estudo 4S (20) do que no estudo HPS (12), a despeito do fato de que o LDL e o colesterol total decresceram a um nível bem menor no último caso, também demonstrando a inexistência de correlação entre o montante da redução de LDL e a taxa de mortalidade entre os pacientes. Em editorial paralelo (139) a um estudo recente que comparou doses médias das 5 estatinas mais comumente prescritas - atorvastatina, pravastatina, simvastatina, lovastatina, fluvastatina - mostrando que essas drogas foram igualmente efetivas na prevenção secundária de pacientes idosos após o enfarte agudo do miocárdio, mesmo com a redução percentual do colesterol LDL variando em uma faixa de 21% à 37%, disse no editorial que o estudo (140) confirma os benefícios expressados no HPS (12) onde o risco relativo foi o mesmo para os três grupos de pacientes com diferentes reduções no colesterol LDL.
No estudo PROVE-IT (37) que contou com a participação do Dr. Eugene Braunwald, da Escola Médica de Harvard, procurou-se comparar os resultados entre pacientes hospitalizados por síndromes coronárias agudas, tratados com atorvastatina (80 mg/dia) ou pravastatina (40 mg/dia). Dos 4162 pacientes que participaram da pesquisa 22,4 % no grupo tomando atorvastatina e 26,3 % no grupo da pravastatina morreram ou sofreram eventos coronários adversos. Os autores concluíram que, tendo a dosagem de 80 mg da atorvastatina reduzido muito mais o LDL com melhores resultados, deveria se perseguir uma redução mais agressiva no LDL neste tipo de pacientes. O Dr. Eric Topol, cardiologista da Cleveland Clinic, em editorial na mesma edição do NEJM, disse que “o estudo anuncia uma sacudida no campo da prevenção cardiovascular”. O Dr. Topol defendeu o aumento de gasto com estatinas nos EUA que era na época de 12,5 bilhões, para 40 bilhões de dólares. De outro lado, o Dr. Eugene Braunwald, a respeito de sua pesquisa, disse ao Jornal New York Times (38) que as pessoas com níveis de LDL acima de 100, tendo ou não sintomas da doença cardíaca, eram “acidentes esperando acontecer” e deveriam ter tido seus níveis reduzidos. Da mesma forma que outros entrevistados no NYT, ele falou que quanto mais baixo o nível de LDL é melhor.
Entretanto, é importante ressaltar que a redução de 16% na mortalidade e nos eventos coronários do PROVE-IT se referem a redução do risco relativo entre os 2 grupos de drogas. No tocante a mortalidade geral a redução no risco absoluto daqueles tomando atorvastatina, ao invés da pravastatina, foi de 1%, um decréscimo de 3.2% para 2.2%, em vinte e quatro meses. É importante notar também que no estudo MIRACL (41), o qual teve como objetivo a diminuição da isquemia miocárdica com a redução agressiva do colesterol através da atorvastatina de 80 mg/dia, iniciada após síndromes coronárias agudas, e que foi comparada com placebo, não houve diferenças significativas no risco de óbito e de enfarte do miocárdio não fatal.
O estudo REVERSAL (39), conduzido pelo Dr. Steven Nissen da Cleveland Clinic, muito similar ao PROVE-IT, procurou verificar os efeitos da pravastatina de 40 mg e da atorvastatina de 80 mg na progressão da placa aterosclerótica, visualizada por meio de um sistema de ultrasonografia intravascular. Esse sistema de ultrasonografia intravascular, desenvolvido pelo Dr. Nissen, foi utilizado na entrada hospitalar e após 18 meses em 502 pacientes sob tratamento com as estatinas. A maior redução do nível de LDL da pravastatina - abaixo de 88mg/dl - foi similar ao nível conseguido pela atorvastatina. Sobre isto o Dr. Nissen notou: “Surpreendentemente, a despeito de conseguir um baixo nível de LDL na pravastatina, estes pacientes mostraram uma progressão altamente significativa para o percentual do volume do ateroma e percentual do volume de obstrução... Em qualquer nível de LDL, a progressão foi menor na atorvastatina do que na pravastatina. Quando comecei com este estudo, eu acreditava que qualquer redução na progressão seria simplesmente por causa dos baixos níveis de LDL, mas agora eu não estou tão seguro. Esta análise sugere que possa ser mais do que simplesmente o LDL, parece ser o remédio também.....”.
O Dr. Malcolm Kendrick, cardiologista inglês, comenta sobre a declaração do Dr. Nissen: O que isso significa? Significa que a atorvastatina é mais efetiva na proteção contra a doença cardíaca do que a pravastatina. Também quer dizer que o grau de proteção não tem absolutamente nada a haver com a redução dos níveis de LDL. A proteção é providenciada por um efeito (pleiotrópico) direto do remédio.... (40)
O que é difícil de entender foi a razão da escolha de se comparar a atorvastatina (Lipitor) de máxima dosagem contra a pravastatina (Pravachol) em dosagem inferior, nos estudos PROVE-IT e REVERSAL. Porquê os testes não foram feitos entre atorvastatinas? Isto evitaria diferenças nas fórmulas entre estatinas, fabricadas por diferentes laboratórios farmacêuticos.
De qualquer forma, seria irresponsável recomendar uma prescrição em massa de estatinas para o público, baseada nos resultados primários obtidos nos estudos PROVE-IT e REVERSAL.
Também a fase Z do estudo Aggrastat to Zocor, que envolveu 4497 pacientes com síndromes coronárias agudas, falhou em mostrar diferenças significativas no objetivo principal composto de morte cardiovascular, enfarte, readmissão para revascularização ou derrame na comparação entre o tratamento com simvastatina de 80 mg e placebo/simvastatina de 20 mg. Em adição, o regime de alta dosagem através da simvastatina foi associado com uma elevada taxa de miopatias e rabdomiólise. No debate sobre o estudo o Dr. Jean Kaski, do Hospital da Escola Médica de St George’s em Londres, disse que os resultados do A to Z são desapontadores, especialmente tendo em vista as largas reduções conseguidas no colesterol LDL. Os resultados do estudo A to Z foram apresentados durante o Congresso da Sociedade Européia de Cardiologia, em 30 de agosto de 2004, sendo imediatamente reproduzidos em artigo publicado no Jornal da Associação Médica Americana. Em editorial na mesma edição do JAMA o Dr. Steven Nissen disse que “explicar a falta de eficácia para a alta dose de simvastatina no estudo A to Z é difícil”. “Tomados juntos o Miracl, Prove-It, e A to Z demonstra-se que os efeitos benéficos da terapia através de estatinas na síndrome coronária aguda não podem ser preditos totalmente pelo grau de redução do colesterol. Quais outras explicações possíveis? Todas as estatinas exibem uma variedade de efeitos anti-inflamatórios e auto-proliferativos comumente descritos como efeitos ‘pleiotrópicos’.” (90, 91, 104).
Outro efeito pleiotrópico dado como benéfico para as estatinas é o de proteção do músculo cardíaco na doença arterial coronária(109, 110, 111, 112, 124). Porém, para essa finalidade, existem agentes cardiotônicos mais específicos e de melhores resultados, conforme a Teoria Miogênica do enfarte do miocárdio defendida por nosso Instituto (113, 114, 115).
O estudo Alliance, envolvendo pacientes com doença arterial coronária e colesterol alto, também procurou comparar a estratégia de redução agressiva do LDL através da atorvastatina (1217 casos) contra o tratamento médico usual prescrito pelos médicos regulares (1225 casos). O resultado foi uma redução do risco absoluto no óbito cardíaco de 1,5% (3,5% vs 5,0%) e de 3,4% (4,3% vs 7,7%) no enfarte não fatal no período médio de follow-up de 52 meses. No grupo que teve a redução agressiva do LDL através da atorvastatina a dose média foi de 40,5 mg/dia e a máxima de 80 mg/dia. O estudo Alliance foi inicialmente apresentado em 2004 durante reunião do Colégio Americano de Cardiologia realizado em New Orleans (123).
No estudo TNT, com resultados apresentados inicialmente no Colégio Americano de Cardiologia de 2005 em Orlando - FL, foram selecionados aleatoriamente 10.001 pacientes de 14 países para um tratamento duplo cego com a atorvastatina de 10 mg ou 80mg na prevenção secundária da doença arterial coronária estável. Após uma média de follow-up de 4.9 anos a atorvastatina de 80 mg reduziu os níveis de LDL para 77 mg/dL enquanto a atorvastatina de 10 mg reduziu os níveis de LDL para 101 mg/dL. (131)
O estudo TNT começou com 18.469 pacientes, sendo excluídos imediatamente cerca de 3.005 porque, provavelmente, tinham outros problemas de saúde. Os 15.464 pacientes remanescentes tomaram 10 mg de atorvastatina durante 8 semanas para ver se respondiam ao tratamento, o que resultou em nova exclusão de 5.461 pacientes. A maioria desses pacientes excluídos (4.634) não preencheram os critérios de seleção do estudo, por não alcançarem um certo perfil nos lipídeos (isto é, um LDL abaixo de 130 mg/dl). Outros 827 pacientes que tomaram baixa dose de atorvastatina experimentaram efeitos adversos ou deixaram o grupo por outras razões, resultando apenas em 10.001 pacientes na pesquisa, um pouco mais da metade do grupo original.
A remoção seletiva de pacientes nos estudos clínicos, como aconteceu no TNT, pode introduzir um efeito tendencioso significativo, pois aqueles pacientes do mundo real são eliminados. Assim, os resultados do estudo não podem dizer nada quanto aos efeitos dos remédios em um grupo representativo da população real que inclui aqueles que tem mais de uma doença ou que não respondem absolutamente a medicação estudada.
Em editorial publicado no New England Journal of Medicine, paralelamente ao estudo TNT, o Dr. Bertram Pitt da Escola de Medicina da Universidade do Michigan escreve que os médicos precisarão olhar criticamente seus dados para determinar se os resultados são suficientes para alterar a prática clínica. Ele notou que enquanto o número de óbitos cardiovasculares foram reduzidos por volta de 26 entre os pacientes que tomaram a alta dose de atorvastatina, o número de óbitos por causas não cardiovasculares aumentou por volta de 31 casos. O câncer, principalmente de origem pulmonar e gastrointestinal, participou praticamente da metade dos óbitos por causas não cardiovasculares em ambos os grupos (75 casos no grupo tomando 10 mg e 85 casos no grupo tomando 80 mg de atorvastatina).
A redução do risco absoluto nos eventos cardiovasculares, entre os dois grupos, foi de 2,2%. Isto é, precisaram ser tratados 45 pacientes no TNT, tomando alta dose de atorvastatina, para ser evitado 1 evento cardiovascular em 5 anos.
O Dr. Bertram Pitt também escreveu no editorial sobre o TNT: “Nós precisamos de uma confiança adicional com relação a segurança dessa abordagem antes que possamos advogar uma maior mudança em nossas metas correntes para os níveis de colesterol LDL, em pacientes com doença arterial coronária” (132).
O estudo IDEAL procurou igualmente comparar os efeitos de 2 estratégias de redução de lipídeos no risco de doença cardiovascular entre pacientes com uma história de enfarte agudo do miocárdio. O estudo, que envolveu 8.888 pacientes, teve uma média de follow-up de 4.8 anos (1999 - 2005), sendo que 4.439 pacientes receberam alta dose de atorvastatina (80 mg/d) e 4.449 pacientes receberam dose usual de simvastatina (20 mg/d). A redução intensiva do LDL nesse estudo não resultou em uma redução significativa no óbito cardíaco e em seus outros objetivos principais (153).
Investigadores do estudo SPARCL (162), que envolveu mais de 90.000 pacientes, sugeriram que os resultados positivos obtidos com a redução agressiva dos níveis de colesterol através de alta dose da atorvastatina na prevenção de acidentes vasculares cerebrais (derrame), suportariam a mudança nas diretrizes clínicas. Entretanto, deve-se salientar que a redução da taxa dos principais eventos cardiovasculares, incluindo derrame, foi de apenas 3,5% em 5 anos. Isto é, precisam ser tratados cerca de 30 pacientes para ser evitado um evento em 5 anos.
Em uma revisão recente das pesquisas sobre o colesterol LDL e coração saudável os investigadores concluíram que não existe evidência científica válida para apoiar o alvo ultra-baixo com LDL de 70 miligramas/decilitro advogados para pacientes de alto risco. Além disso foi sugerido que a evidência previamente citada para suportar a meta de um LDL menor que 100mg/dL, para pacientes de alto risco, também tem grandes defeitos (171, 172).
Deve-se levar em consideração que doses mais altas e fortes de estatinas podem aumentar os riscos de efeitos colaterais. Segundo meta-análise de 44 testes procurando avaliar a segurança da atorvastatina na dosagem entre 10 e 80mg, foi encontrado um nível de efeitos colaterais superior em 20% ao do grupo de controle tomando placebo (65% vs 45%). O período médio de tratamento através de estatina nessa meta-análise foi de apenas um ano, sendo que foram excluídos dela os casos de câncer e de overdose derivada de efeitos colaterais (53), ambos os quais poderiam ter sido significativos se levados em conta os resultados dos estudos Prosper (34) e Care (16) usando a pravastatina. O estudo Prosper achou um significativo aumento de 25% na incidência de câncer em pacientes acima de 70 anos comparado ao grupo tomando placebo. Enquanto no estudo Care foram relatados 12 casos de câncer de mama, em mulheres tratadas com estatinas, contra apenas 1 caso no grupo de placebo, resultado este que dificilmente pode ser considerado como fortuito.
Infelizmente, a informação detalhada sobre as causas da mortalidade por doenças não cardíacas nos pacientes tomando estatinas não estão disponíveis em todos os estudos publicados. A publicação das causas específicas da mortalidade, nos grandes testes realizados, poderiam ajudar a esclarecer a associação entre a terapia de redução do colesterol e a mortalidade total.
A história médica é cheia de estudos prometedores que são refutados por estudos de confirmação realizados por grupos de investigadores independentes. Portanto, o mais indicado nesse caso é de se usar prudência, aguardando por estudos mais completos e conclusivos, na garantia da maior segurança para o paciente. Especialmente quando os ensaios clínicos e alvo de tratamento e prevenção incluem até crianças de tenra idade, o que aumenta consideravelmente o peso ético (143, 144, 161).
Apesar de tudo, forças econômicas poderosas continuam dominando a agenda. Baseadas nos 5 principais testes clínicos publicados sobre estatinas durante os 3 anteriores (12, 19, 34, 35, 37) novas recomendações foram emitidas em 12/07/04, pelo Comitê de Coordenação do Programa de Educação Nacional do Colesterol nos EUA, com endosso do Instituto Nacional do Coração, Pulmão e Sangue, da Fundação do Colégio Americano de Cardiologia e da Associação Americana do Coração. Foram colocados novos valores de LDL para os pacientes de alto risco e de moderado alto risco. As novas diretrizes colocaram 30 pontos a menos no LDL, do que o previamente recomendado. Para os pacientes de baixo ou moderado risco não houve mudanças. As novas recomendações notam que as pessoas idosas devem também ser incluídas no tratamento (76). Dos nove componentes do Comitê, que desenvolveu as novas recomendações, pelos menos oito tinham vínculos financeiros com as indústrias farmacêuticas fabricantes de estatinas, o que poderia possibilitar conflitos de interesse (77, 78, 119). A Associação Americana do Coração, poderosa sociedade de médicos cardiologistas, também recebe verbas dos fabricantes de estatinas para “educação” dos pacientes. O maior risco dessas novas diretrizes é a da transformação de muitas pessoas relativamente saudáveis, em pacientes...(79, 81, 88,152, 160).
Afortunadamente, grupos de defesa do consumidor começaram a entrar com petições junto ao Instituto Nacional de Saúde Americano requerendo avaliações independentes e isentas sobre os estudos usados como argumento para a introdução das novas diretrizes para o colesterol. Uma das petições foi assinada por cerca de 30 pesquisadores e clínicos de universidades e centros médicos de prestígio, entre eles Harvard, Cornell e Johns Hopkins (106, 107, 108).
Devemos, finalmente, atentar para os diversos estudos que notaram uma relação entre o baixo colesterol e o aumento na mortalidade. O follow-up de 30 anos do estudo Framingham mostrou que após a idade de 50 anos não acontece um aumento geral na mortalidade associada ao alto colesterol. Ao contrário, existiu uma associação direta entre baixos níveis (ou queda nos níveis) de colesterol e o aumento na mortalidade (93). Em outro estudo, envolvendo 11.500 pacientes, os pesquisadores acharam que, no grupo com baixo colesterol (colesterol inferior a 160 mg/dL), o risco relativo de óbito foi 2.27 vezes maior do que naqueles com colesterol elevado (94). Estudo Austríaco desenvolvido durante 15 anos (1985-1999), e que envolveu 67413 homens e 82237 mulheres, descobriu que o baixo colesterol esteve significativamente associado com mortalidade por todas as causas e significativas associações com óbito por câncer, doenças do fígado e doenças mentais (129). Em vários outros estudos a associação entre colesterol elevado e mortalidade foi ausente ou inversa (95, 96, 97, 105).
Durante décadas a teoria de que a redução do colesterol é sempre benéfica tem sido o princípio central na cardiologia. Ela tem sido aceita por médicos e usada por fabricantes de remédios para ganhar aprovação rápida para novas drogas de redução do colesterol.
Mas agora alguns proeminentes cardiologistas dizem que os resultados de testes clínicos recentes têm levantado sérias questões sobre esta teoria – e sobre o valor de dois remédios largamente usados para redução do colesterol. O estudo Enhance, além de mostrar que a combinação de duas drogas para a redução do colesterol, o Zetia e a estatina Zocor (ezetimibe/simvastatin), formando o Vytorin, de larga prescrição médica, apesar de reduzir ainda mais o colesterol LDL, demonstrou ser ineficaz no tratamento. Revelou ainda que com essa combinação de remédios houve uma aceleração na formação das placas, levando a um possível aumento do risco de enfarte e derrame (183). Um desses médicos, o Dr. Eric J Topol, agora cardiologista e diretor do Scripps Translational Science Institute em La Jolla, Calif., que pregava há 4 anos atrás a agressiva redução do colesterol, além do aumento de gastos para um consumo maior de estatinas, começa a dizer que a idéia existente de que as pessoas se beneficiam com a redução do LDL é muito simplista, muito muito simplista... (184, 185).
O grande fracasso no estudo Enhance levou a revista Business Week a questionar o valor dos remédios para redução do colesterol colocando em 17 de janeiro de 2008 o polêmico artigo "Fazem os remédios contra o colesterol algum bem? (186).
18 - As estatinas em pacientes saudáveis e sem colesterol alto
O estudo Jupiter, apresentado em um encontro da Associação Americana do Coração e simultaneamente publicado online no New England Journal of Medicine (191, 192), em 9 de novembro de 2008, descreveu seus resultados como dramáticos e espetaculares, dizendo que haveria uma forte evidência de que milhões de americanos saudáveis poderiam cortar seus riscos de enfartes e mortalidade tomando a rosuvastatina (Crestor), mesmo se tivessem baixo colesterol e nenhum outro fator de risco para a doença cardíaca. Também foi relatada a prova de que um novo teste sangüíneo denominado CR-P (proteina C-reativa), para medir inflamação, poderia identificar aqueles que precisam estar tomando estatinas e agora dar aos médicos uma razão para tratar milhões de adultos saudáveis os quais eles não tinham tido razões para tratar com estatinas anteriormente. De forma geral o estudo encontrou que 83 enfartes, acidentes vasculares e óbitos causados por causas cardíacas entre 8.901 pacientes tomando a rosuvastatina, comparada com 157 em igual número de pacientes tomando placebos. Isso significa que 120 pessoas deveriam ser tratadas durante 2 anos, a um custo médio individual diário de US$ 3,45 (nos EUA) para prevenir apenas um evento cardíaco.Esses pequenos números de redução absoluta no risco demonstram que os resultados do estudo Jupiter não são tão sensacionais assim, podendo o tratamento, ao contrário, causar muitos efeitos colaterais danosos no longo prazo, nesses pacientes ora saudáveis.
A triagem inicial no estudo envolveu cerca de 90.000 pessoas, das quais apenas 17.802 foram selecionadas. Isso significa que 80% dos recrutados foram excluídos por várias razões tais como outras condições de inflamação, uso de medicações, pressão alta, uma história de cancer, etc..., o que não acontece no mundo real. Além disso o estudo foi interrompido muito cedo, prejudicando uma visão de segurança a longo prazo nos pacientes saudáveis tomando essas drogas. Mesmo assim, foi observado que os participantes que tomaram a estatina Crestor também tiveram um preocupante aumento no diabetes.....
De acordo com editorial publicado no Jornal New York Times os resultados desse estudo precisam também ser avaliados a luz de dois potenciais conflitos de interesse. O principal investigador se beneficia de uma patente envolvendo o uso de CR-P para avaliar o risco da doença cardiovascular, e a AstraZeneca, fabricante do Crestor e também financiadora do estudo, agora trombeteado como "dramático." (193). Artigo publicado na mesma edição do New York Times fez um apelo para maior precaução nessa corrida para o uso das estatinas em pessoas saudáveis (194).
Em fevereiro de 2010 o FDA aprovou o uso de estatinas (Crestor) para prevenção de enfarte e derrame em pacientes saudáveis, com colesterol normal, mas com problemas de pressão alta ou com altos níveis de proteína C reativa no sangue (indicativo de inflamação no organismo, e possível parte do processo levando a doença cardíaca, apesar de não existir consenso dentro da comunidade médica a respeito). Sob esse critério estima-se que cerca de 6.5 milhões de pessoas nos EUA, as quais não tem problemas de colesterol alto e nem sinais de problemas cardíacos, serão candidatos ao uso de estatinas. Elas se juntarão as 80 milhões de pessoas que já são alvo das correntes diretrizes sobre colesterol, emitidas pelas associações médicas americanas(197).
Notas:
A Fortune magazine reportou em 6/01/03 (21) que 44 milhões de pessoas, em todo o mundo, durante o ano de 2002, tomaram a atorvastatina (Lipitor), representando um faturamento para o Laboratório Pfizer de 7.4 bilhões de dólares. Somando-se todos os outros tipos existentes no mercado em 2002 (simvastatina, pravastatina, lovastatina, fluvastatina), foi estimado que mais de 100 milhões de pacientes estariam tomando estatinas para redução do colesterol. Em 03/10/06 o Wall Street Journal estimou que a venda mundial de medicamentos para redução do colesterol girava na época em torno de 34.4 bilhões de dólares (173). Dados do Nhanes mostrou que a prevalência do uso de estatinas triplicou entre as pesquisas conduzidas em 1988-1994 e 1999-2002 nos EUA, com aproximadamente 10% de todos os adultos e próximo de 1/4 dos adultos acima de 60 anos tomando estatinas (181).
As estatísticas de redução do risco relativo, que são as normalmente veiculadas pela mídia, podem induzir os pacientes ao erro com relação as suas chances no tratamento. Assim, foram apresentados nesse artigo apenas as estatísticas de redução do risco absoluto e o número de pacientes a serem tratados para a chance de um benefício, as quais geram maior impacto na prática clínica (Veja mais sobre as estatísticas RRA e NNT em Prevenção & Estatísticas).
A mortalidade total deve ser o ponto focal na determinação se o tratamento irá ou não funcionar. O benefício é duplo. Primeiro ela ajuda a entender se o tratamento funciona para a prescrição indicada. Segundo, ela ajuda a determinar se o tratamento causa algum óbito por outras doenças (efeitos negativos). Em outras palavras, o uso da taxa de mortalidade total mostra não só se o tratamento é eficaz como também assegura que o paciente não morrerá de outras doenças.
Revisão de 97 testes clínicos publicados entre 1965 e 2003 (141), que incluiu 137.000 homens e mulheres sendo tratados por diferentes agentes redutores de colesterol e 138.976 no grupo de controle, mostrou que os fibratos falharam em reduzir a mortalidade geral, enquanto a dieta, as resinas e a niacina pareceram providenciar benefícios insignificantes. De outro lado as estatinas conseguiram uma redução no risco da mortalidade total de 13% e os suplementos de ácidos graxos ômega 3, que tem propriedades cardioprotetoras (142), comumente encontrados em óleo de peixe, conseguiram uma redução de 23%, comparativamente ao grupo de controle.
No estudo HPS (12) a complacência média dos pacientes no grupo da simvastatina foi de 85%. Isso significa que 15% dos pacientes nesse grupo não tomou a medicação e portanto deveriam ter sido adicionados ao grupo do placebo. Também, cerca de 17% dos pacientes do grupo de placebo passaram a tomar estatinas recomendadas pelos médicos particulares. Esta contaminação, mesmo com todos os cuidados e compensações, pode comprometer os resultados estatísticos pois uma pequena variação nos pequenos valores percentuais relacionados pode levar a uma conclusão oposta.
Nem todos os testes com estatinas têm apresentados resultados positivos no tocante a redução da mortalidade total. No estudo Excel, por exemplo, que envolveu pacientes com nível de colesterol elevado, a mortalidade geral em um ano foi superior nos grupos que tomaram lovastatina em diferentes doses (média de 0,5%) do que no grupo tomando placebo (0,2%) (133).
Diversos testes realizados com os redutores de colesterol gemfibrozil e clofibrate (fibratos) mostraram aumento na mortalidade geral, por enfarte e por outros eventos nos participantes tomando essas drogas. Por exemplo, o estudo da Universidade de Helsinki, avaliando um teste controlado e aleatório, que durou 5 anos, entre 1974 e 1980, com follow-up até 1989, apresentou um aumento na mortalidade geral de 46%, o dobro da mortalidade cardíaca e treze vezes mais óbitos violentos, nos pacientes tomando gemfibrozil, comparados ao grupo tomando placebo. Enquanto isso o estudo da Organização Mundial de Saúde, com acompanhamento durante 9.6 anos, mostrou muito mais óbitos por doença arterial coronária (13%), por outras doenças cardiovasculares (31%), por derrame (57%) e por câncer (26%), no grupo tomando clofibrate, do que no grupo de pacientes tomando placebo. No Projeto de Drogas Coronárias patrocinado pelo Instituto Nacional de Saúde dos EUA, e que durou cerca de 6 anos, conduzido entre 1966 e 1975, o clofibrate não foi capaz de prolongar a vida dos pacientes com doença cardíaca, sendo que os pacientes desse grupo tiveram uma taxa aumentada de óbitos não cardiovasculares, tromboembolismo, angina do peito, arritmias cardíacas e de cálculo biliar, em comparação ao grupo tomando placebo. O Projeto de Drogas Coronárias concluiu que não havia evidências que pudessem recomendar o uso do clofibrate no tratamento da doença arterial coronária. No estudo BIP, comparando o fibrato bezafibrate com placebo na prevenção secundária, dentro de um follow-up médio de 6 anos, não houve diferença estatística significativa na taxa de mortalidade geral entre os dois grupos (56, 57,58, 59)
Uma hipótese recente postula que as miopatias e outros efeitos colaterais das estatinas poderiam ser atribuíveis a inibição da síntese da proteína de selênio (67). Discutindo sobre isso em correspondência ao Lancet, Bernard Noel faz referência a diversas doenças auto-imunes graves que têm sido relatadas, sugerindo que as estatinas poderiam ter também efeitos imunomoduladores. Conclui dizendo: “Estudos epidemiológicos e achados de testes clínicos sugerem que a inibição da síntese da proteína de selênio poderia aumentar o risco de câncer de próstata e do cólon. Se a hipótese de Moosman e Behl’s for confirmada, as estatinas poderiam não só disparar doenças auto-imunes mas também contribuir para o desenvolvimento de alguns tipos de câncer. Estudos adicionais são, portanto, justificados para determinar a segurança a longo prazo desses agentes de redução de lipídios” (68). Outros médicos apontam que a inibição da coenzima Q10 pode explicar os efeitos adversos das estatinas, especialmente de intolerância a exercícios, mialgias e mioglobinúria. Eles notaram uma queda maior do que 50% nos níveis de coenzima Q10 no plasma sangüíneo dos pacientes do grupo tomando atorvastatina, após 30 dias de tratamento (73).
Pesquisa recente revelou que 64% dos médicos consultados admitiram estar relutantes em prescrever altas doses de estatinas em pacientes com fatores de risco por causa de preocupações com segurança e efeitos colaterais (166)
Colesterol alto: Vilão ou Herói? Inúmeras pesquisas tem mostrado que o estresse mental, um importante fator de risco para a doença arterial coronária, inclusive no desencadeamento do infarto agudo do miocárdio (145), produz elevações no colesterol e em suas sub-frações (146), parecendo servir como um razoável marcador da hiperatividade do sistema nervoso simpático. Adicionalmente, alguns pesquisadores, contrariando a hipótese corrente, admitem a elevação do colesterol como uma resposta protetora contra infecções e aterosclerose e não a causa da doença cardíaca (147). Enquanto desfruta de uma larga aceitação entre as autoridades da saúde e profissionais médicos, as inúmeras linhas de evidência levantam questões sobre a hipótese do colesterol LDL, uma substância nativa importante e vital, que não é de nenhuma forma aterogênica (150).
Um novo estudo apresentou dados que suportam o conceito de que o colesterol é o principal precursor dos componentes endógenos do tipo digital (digitalis-like). Demonstrou também que a inibição da síntese do colesterol pela Mevastatina reduziu o montante dos componentes endógenos digitalis-like podendo isso, provavelmente, resultar em possíveis efeitos deletérios envolvendo diversas doenças (157, 158).
Finalmente, temos uma nova explicação para a aterosclerose que contradita frontalmente a teoria corrente do colesterol. Segundo essa hipótese, advogada por um pesquisador brasileiro, e denominada de "Teoria da Acidez", a aterogênese seria provocada por estresse contínuo. É interessante notar que alguns estudos demonstraram que as estatinas possivelmente podem precipitar acidose láctica (189, 190), o que contraria seus apregoados benefícios. Veja mais na Teoria da Acidez.
Bibliografia:
1. Carcinogenicity of lipid-lowering drugs. Newman TB, Hulley SB; JAMA 1996 Jan 3;275 (1):55-60
2. Drug therapy of hyperlipidemia. Current status in Germany. Schaefer JR; Herz 2001 Dec;26(8):507-12
3. Myotoxicity and rhabdomyolisis due to statins. Banga JD; Ned Tijdschr Geneeskd 2001 Dec 8;145(49)2371-6
4. Withdrawal of Statins Increases Event Rates in Patients With Acute Coronary Syndromes. Christopher Heescheen, Christian Hamm et al; Circulation 2002;105:1446.
5. Stopping statin therapy puts heart patients at risk. Kathryn Senior; Lancet 359,9309 - 09 March 2002.
6. Withdrawal of Statins in Patients With Acute Coronary Syndromes. Christopher Heescheen, Christian Hamm et al; Correspondence, Circulation 2003;107:e27
7. Medical Research Council/British Heart Foundation Heart Protection Study. Press release. Life-saver: World’s largest cholesterol-lowering trial reveals massive benefits for high-risk patients. At http://www.ctsu.ox.ac.uk/~hps/pr.shtml
8. Kmietowicz Z. Statins are the new aspirin, Oxford researchers say. BMJ 2001; 323: 1145
9. Translating the numbers of HPS into reality. Carlos Monteiro, ICP: Electronic letter; BMJ 2002;324(7340)789 (12 April)
10. Effects of pravastatin in 3260 patients with unstable angina: results from the LIPID study. Tonkin AM et al, Lancet 2000 Dec 2, 356 (9245):1871-5
11. Long-term effectiveness and safety of pravastatin in 9014 patient with coronary heart disease and average cholesterol concentrations: the LIPID trial follow-up. Lancet 359 (9315) – 20 April 2002.
12. MRC/BHF Heart Protection Study of cholesterol lowering with simvastatin in 20536 high-risk individuals: a randomised placebo-controlled trial, Lancet, 360 (9326) – 06 July 2002
13. Early statin initiation and outcomes in patients with acute coronary syndromes. L Kristin Newby, JAMA 2002;287:3087-3095
14. Are users of lipid-lowering drugs at increased risk of peripheral neuropathy? Gaist D et al, Eur J Clin Pharmacology 2001 Mar;56(12):931-3
15. Statins and risk of polyneuropathy: a case-control study. Gaist D et al. Neurology 2002 May 14;58(9):1333-2
16. The effect of pravastatin on coronary events after myocardial infarction in patients with average cholesterol levels. Sacks F et al for the CARE investigators,NEJM 1996; 335:1001-9
17. Prevention of coronary heart disease with pravastatin in men with hypercholesterolemia. Shepherd J et al, NEJM 1995;333:1301-7
18. a) Statins and Noncardiovascular Endpoints, Golomb BA et al, UCSD Statin Effects Study. b) Interview with Dr. Beatrice Golomb in March 7, 2002 by Colorado Health Site
19. The ALLHAT Officers and Coordinators for the ALLHAT Collaborative Research Group. Major outcomes in moderately hypercholesterolemic, hypertensive patients randomized to pravastatin vs usual care: the Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial, JAMA 2002;288:2998-3007.
20. Scandinavian SimvastatinSurvival Study Group. Randomized trial of cholesterol lowering in 4.444 patients with coronary heart disease: Lancet 1994;344:1383-1389.
21. Pfizer, The $ 10 Billion Pill, John Simons, Fortune magazine, January 6, 2003.
22. Yusuf Y. Two decades of progress in preventing vascular disease. Lancet 2002;360:2-3
23. McDonald C. Heart drug save 10.000 lives every year. Times Newspapers, July 5, 2002:13
24. Peter Trewby, Heart Protection Study, correspondence, Lancet 2003;361:9356
25. Do lipid-lowering drugs cause erectile dysfunction? A systematic review. Rizvi K, Hampson JP, Harvey JN. Family Practice, Feb 2002; 19: 95-98.
26. Rhabdomyolysis induced by a single dose of a statin. Jamil S, Iqbal P. Heart 2004 Jan;90(1):e3
27. FDA says statin cannot be sold over the counter, News, BMJ 2000;321:196 ( 22 July )
28. Statins and chronic heart failure: do we need a large-scale outcome trial? Krum H, McMurray JJ. J Am Coll Cardiol 2002 May 15;39(10):1567-73.
29. Confirmation of a heart failure epidemic: findings from the Resource Utilization Among Congestive Heart failure (REACH) study. J Am Coll Cardiol 2002 Jan 2;39(1):60-9
30. a) Conceptual Foundations of the UCSD Statin Study - A randomized controlled trial assessing the impact of Statins on cognition, behaviour, and biochemistry. Beatrice A Golomb et al, Arch Intern Med. 2004;164:153-162 b) Severe irritability with statin cholesterol lowering drugs. B A Golomb et al, Q J Med 2004;97:229-235
31. Statins, fibrates and ocular myasthenia, The Lancet 2002, V 360;N 9334
32. Statins. Wall Street Journal, January 29, 2004
33. Platelet hyperactivity after statin treatment discontinuation. Pucetti L et al, Thromb Haemost. 2003 Sep;90(3):476-82
34. PROSPER study group. Pravastatin in elderly individuals at risk of vascular disease: a randomized control trial. Shepherd J et al, Lancet 2002;360:1623-1630
35. Prevention of coronary and stroke events with atorvastatin in hypertensive patients who have average or lower-than-average cholesterol concentrations, in the Anglo-Scandinavian Cardiac Outcomes Trial - Lipid Lowering Arm (ASCOT-LLA): a multicentre randomized controlled trial, Sever PS, et al. Lancet 2003;361:1149-1158
36. Large scale cohort study of the relationship between serum cholesterol concentration and coronary events with low-dose simvastatin therapy in Japanese patients with hypercholesterolemia, Matsuzaki M et al for the J-LIT Study Group, Japan Lipid Intervention Trial, Circ J. 2002 Dec; 66(12):1087-95
37. Intensive versus moderate lipid lowering with statins after acute coronary syndromes, Chistopher P Cannon, Eugene Braunwald et al. NEJM 2004 April, N15; V350:1495-1504
38. New conclusions on cholesterol, Gina Kolata, New York Times, March 9, 2004 http://tinyurl.com/23l9fy
39. Effect of intensive compared with moderate lipid-lowering therapy on progression of coronary atherosclerosis, Steven E Nissen et al, JAMA 2004, V 291;N9, March
40. PROVE-IT and beyond, A massive nail in the coffin of the cholesterol, or LDL, Hypothesis? Malcolm Kendrick, Thincs, March 11, 2004
41. Effects of atorvastatin on early recurrent ischemic effects in acute coronary syndromes: the MIRACL study, a randomized controlled trial. Schwartz GG et al, JAMA 2001;285:1711-1718
42. Heart drug impotence warning, BBC News, 15 March, 2000
43. Drug points. Simvastatin and impotence. Jackson G, BMJ 1997;315:31
44. Comment. HMG-CoA reductase inhibitor-induced impotence. Boyd IW, Ann Pharmacotherap 1996;30:1199
45. Pressure group urges rosuvastatin recall. Alicia Ault, Lancet, 2004 March 13;363(9412):871
46. Public Citizen Health Research Group March 4, 2004 - Petition to FDA. Public Citizen seeks cholesterol drug ban, Lauran Neergaard, Associated Press, May 17, 2004.
47. Editorial. The statin wars: why AstraZeneca must retreat, Lancet, 2003 October 25;362 (9393)
48. Editorial. OTC statins: a bad decision for public health, Lancet, 2004 May, 22;363 (9422)
49. a) Move to sell statins over the counter raises concerns News, BMJ 2004;328:1221 (22 May). b) Primary prevention of heart disease with statins: what the evidence really shows. Arthur Schafer, Letter to BMJ, May 16, 2004
50. a) Do Statins have a role in primary prevention? Therapeutics letter, issue 48, April-June 2003. b) Statin’s benefit for secondary prevention confirmed. What is the optimal dosing strategy? Therapeutics letter, issue 49, July-September 2003
51. Statins’ Mind-Boggling Effects, CBS Broadcasting, May 24, 2004
52. Cholesterol pills may hit stores. Drug firms asking FDA for over-counter sales, Linda A Johnson, Associated Press, May 14, 2004
53. Safety of atorvastatin derived from analysis of 44 completed trials in 9,416 patients. Newman CB et al, Am J Cardiol. 2003 Sep 15;92(6):670-6
54. Statins and liver toxicity: a meta-analysis. de Denus S et al, Pharmacotherapy. 2004 May;24(5):584-91
55. Report of the conference on low blood cholesterol: mortality associations. Jacobs D, Blackburn H et al, Circulation, 1992 Sep;86(3):1046-60
56. Long-term mortality after 5-year multifactorial primary prevention of cardiovascular diseases in middle aged men. T. E. Strandberg, et al. JAMA 1991, 266;9: September 4
57. WHO cooperative trial on primary prevention of ischemic heart disease with clofibrate to lower serum cholesterol: final mortality follow-up. Report of the Committee of Principal Investigators, Lancet 1984, 2 (8403):600-4, September 15
58. Coronary Drug Project Research Group. Clofibrate and Niacin in coronary heart disease. JAMA 1975, 231:360-381
59. Secondary prevention by raising HDL cholesterol and reducing triglycerides in patients with coronary artery disease: the Bezafibrate Infarction Prevention (BIP) Study, Circulation 2000 Jul 4;102(1):21-7
61. Drug Treatment of Hyperlipidemia in Women, Judith M. E. Walsh, MD, MPH; Michael Pignone, MD, MPH. JAMA. 2004;291:2243-2252
62. Cholesterol and all-cause mortality in elderly people from the Honolulu Heart Program: a cohort study. Irwin J Schatz, Kamai Masaki et al, The Lancet 04 August 2001; 358:9279
63. Lack of association between cholesterol and coronary heart disease mortality and morbidity and all-cause mortality in persons older than 70 years. Krumholz HM, Seeman TE, Merrill SS, Mendes de Leon CF et al, JAMA, 1994 Nov 2;272(17): 1335-40
64. Central Nervous System and Limb Anomalies in Case Reports of First-Trimester Statin Exposure.Edison RJ, Muenke M, Letter. NEJM April 8, 2004 / Cholesterol Drugs Tied to Birth Defects. Serena Gordon, HealthDayNews, April 7, 2004
65. Exercise type and intensity in relation to coronary heart disease in men. Mihaela Tanasescu et al, JAMA. 2002;288:1994-2000
66. Effects of aerobical physical exercise on inflammation and atherosclerosis in men: The DNASCO Study. Rainer Rauramaa et al, Annals of Internal Medicine, 15 June 2004, 140:12:1007-1014
67. Selenoprotein synthesis and side-effects of statins. Bernd Moosman, Christian Behl, Lancet 2004;363:892-94
68. Autoimmune disease and other potential side-effects of statins. Bernard Noel, Correspondence, Lancet 12 June 2004;363: N 9425
69. Discontinuation and switching of therapy after initiation of lipid-lowering drugs: the effects of comorbidities and patient characteristics.Yang CC, Jick SS, Testa MA, Br J Clin Pharmacol. 2003 Jul;56(1):84-91.
70. Health Canada advises MDs to take care in prescribing anti-cholesterol drug. Canadian Press, Friday, June 18, 2004
71. Discontinuation rates for use of statins are high. Leon A Simons et al, Letter to the editor, BMJ, Oct 28, 2000;321:108
72. Dangers of rosuvastatin identified before and after FDA approval. Sidney A Wolfe, Lancet, Vol 363 • June 26, 2004, 2189
73. Atorvastatin decreases the coenzyme Q10 in the blood of patients at risk for cardiovascular disease and stroke, Tatjana Rundek et al, Arch Neurol.2004:61:889-892 (June)
74. Statins adverse effects: Implications for the elderly. Beatrice A Golomb, Geriatric Times, May/June 2004;V:3
75. The truth about Crestor: Is Crestor dangerous and, if so, why? Jay S. Cohen, MedicationSense E-Newsletter, July/September, 2004
76. Implications of Recent Clinical Trials for the National Cholesterol Education Program Adult Treatment Panel III Guidelines. Scott M. Grundy; James I. Cleeman; C. Noel Bairey Merz; H. Bryan Brewer, Jr; Luther T. Clark; Donald B. Hunninghake*; Richard C. Pasternak; Sidney C. Smith, Jr; Neil J. Stone, for the Coordinating Committee of the National Cholesterol Education Program, Endorsed by the National Heart, Lung, and Blood Institute, American College of Cardiology Foundation, and American Heart Association, Circulation. 2004;110:227-239
77. Drug panelists’ links under fire. Delthia Ricks and Roni Rabin, Newsday (Health), July 15, 2004
78. Statin-Cholesterol Guidelines—Industry influenced? Alliance for Human Research Protection, 14 Jul 2004, http://www.ahrp.org/infomail/04/07/14.html
79. New cholesterol guidelines for converting healthy people into patients, Comments, Uffe Ravnskov, 2003/2004 http://www.ravnskov.nu/ncep_guidelines.htm
80. Hecht HS, Harman SM, Relation of agressiveness of lipid-lowering treatment to changes in calcified plaque burden by electron beam tomography. Am J Cardiol. 2003 Aug 1;92(3):334-6
81. Sally Fallon and Mary G. Enig, Phd, The dangers of statins drugs: What you haven’t been told about cholesterol-lowering medication. Published at Weston A. Price, 2004
82. Rauchhaus M, Clark AL, Doehner W, et al. The relationship between cholesterol and survival in patients with chronic heart failure. J Am Coll Cardiol 2003;42:1933-1940
83. Sue Hughes, Could lowering cholesterol be harmful in heart failure? Heartwire, Dec 2, 2003
84. Folkers K, Langsjoen P et al, Lovastatin decrease coenzyme Q levels in humans. Proc Natl Acad Sci USA. 1990 Nov;87(22):8931-4
85. Langsjoen PH, Statin-induced cardiomyopathy. Red Flags Weekly, July 8, 2002 Langsjoen PH. The clinical use of HMG Co-A reductase inhibitors (statins) and the associated depletion of the essential co-factor coenzyme Q10: a review of pertinent human and animal data.http://www.fda.gov/ohrms/dockets/dailys/02/May02/052902/02p-0244-cp00001-02-Exhibit_A-vol1.pdf
86. Owen Dyer, Consumers’ Association voices concerns at over the counter statins. BMJ 2004;329:310 (7 August)
87. Pharmacists plan pub health-check, BBC News, 11/08/2004
88. Concerned Scientists Dispute New Cholesterol-Lowering Guidelines - Statin Drug Treatment Carries Great Risk, Few Benefits. PR Newswire, August 18, 2004.
89. Helen M Colhoum, D John Betterridge et al, Primary prevention of cardiovascular disease with atorvastatin in type 2 diabetes in the Collaborative Atorvastatin Study (CARDS): multicentre randomised placebo-controlled trial. Lancet, V 364, N 9435; 21 August 2004.
90. James A de Lemos et al, Early Intensive vs Delayed Conservative Simvastatin Strategy in Patients With Acute Coronary Syndromes. Phase Z of the A to Z Trial. JAMA. 2004;292,1307-1316 JAMA-EXPRESS, August 30, 2004.
91. A to Z: Disappointing results for simvastatin 80 mg, Heartwire, Aug 30, 2004
92. Horwich TB et al. Low serum total cholesterol is associated with marked increase in mortality in advanced heart failure. Journal of Cardiac Failure Aug; 8 (4), 216-224,2002
93. Anderson KM, Cholesterol and Mortality: 30 Years of Follow-up from the Framingham Study. JAMA 1987, Apr 24;257(16):2176-80.
94. Behar, S et al, Low serum cholesterol is ssociated with high total mortality in patients with coronary heart disease. European Heart Journal, 1997; 18:52-59.
95. Dagenais GR et al, Total cholesterol and coronary heart disease mortality in relation to major factors. Quebec cardiovascular study. Can J Cardiol, 1990;6:59-65
96. Shestov DB et al, Increased risk of coronary heart disease death in men with low total and low-density lipoprotein cholesterol in the Russian Lipid Research Clinics Prevalence Follow-up. Circulation, 1993;88:846-53
97. Goldbourt U and Yaari S. Cholesterol and coronary heart disease mortality. A 23-year follow-up study of 9902 men in Israel. Arteriosclerosis 1990 Jul-Aug;10(4:512-9
98. Statin-Associated Myopathy with Normal Creatine Kinase Levels. Paul S Phillips et al, Annals of Internal Medicine, October 1 2002, V 137; 7: 581-585.
99. Clinton smiling, talking, and back on statins after quadruple bypass surgery, Heartwire, Sep 8, 2004
100. Lawrence K. Altman, Clinton Operation Aims to Restore Blood Flow. New York Times, Sep 6, 2004
101. Angiografia Coronária (Cateterismo Cardíaco): Exame com Objetivos e Respostas Confiáveis? (polemica-27)
102. Should statins be available OTC?, Heartwire, Sep 9, 2004
103. Azeem Majeed, Paul Aylin et al, Prescribing of lipid regulating drugs and admissions for myocardial infarction in England. Dr. Foster’s case notes. BMJ 2004;329:645 (18 September)
104. Steven E. Nissen, Not just lipid levels. Editorial JAMA 2004;292: 1365
105. Michael H Criqui and Beatrice A Golomb, Low and Lowered Cholesterol and Total Mortality. Editorial Comment, J Am Coll Cardiol 2004;44 (5)
106. The Center for Science in the Public Interest. Petition to the national institutes of health seeking an independent review panel to re-evaluate the national cholesterol education program guidelines (Petition to NIH, September 23, 2004)
107. US consumer body calls for review of cholesterol guidelines, Jeanne Lenzer. News, BMJ 2004;329:759 (2 October)
108. A cry from the heart, Jerome Burne, The Independent, 05 October 2004
109. Luo JD and Chen AF, Perspectives on the cardioprotective effect of statins. Curr Med Chem 2003 Aug;10(16):1593-601
110. Bountioukos M et al, Effect of atorvastatin on myocardial contractile reserve assessed by tissue Doppler imaging in moderately hypercholesterolemic patients without heart disease. Am J Cardiol. 2003 Sep 1;92(5):613--6
111. Verma S et al, Novel cardioprotective effects of pravastatin in human ventricular cardiomyocytes subjected to hypoxia and reoxygenation: beneficial effects of statins independent of endothelial cells. J Surg Res. 2004 Jun 1;119(1):66-71
112. Davignon J, Beneficial cardiovascular pleiotropic effects of statins. Circulation. 2004 Jun 15;109(23 Suppl 1):III39-43
113. Livro Teoria Miogênica do Enfarte do Miocárdio, Quintiliano H. de Mesquita, 1979 (LivroTM)
114. Cardiotônico: insuperável na preservação da estabilidade miocárdica como preventivo das síndromes coronárias agudas e responsável pela prolongada sobrevida, Quintiliano H de Mesquita e Cláudio A S Baptista, Ars Cvrandi, maio de 2002;35:3 (polêmica-20)
115. Porque teoria miogênica e não teoria trombogênica, Quintiliano H de Mesquita e Cláudio A S Baptista, Arq Bras Cardiol, 1994; 62/4:271-75.
116. A saga da estrofantina na prevenção e tratamento do enfarte do miocárdio e a recente e surpreendente descoberta de que ela é um hormônio natural do organismo humano (polêmica-35)
117. Bishuizen ED, Jukema JW, et al, Two year statin therapy does not alter the progression of intima-media thickness in type 2 diabetes mellitus without manifest cardiovascular disease. Drugs Affecting Lipid Metabolism 2004 meeting; October 24-27, 2004; Venice, Italy; Abstract 185.
118. Two year statin therapy does not alter the progression of IMT in type 2 diabetic patients. Heartwire, Oct 25, 2004
119. Cholesterol guidelines become a morality play, Associated Press, USA Today, Oct 16, 2004
120. Early Withdrawal of Statin Therapy in Patients With Non–ST-Segment Elevation Myocardial Infarction: national registry of myocardial infarction, Frederick A. Spencer et al, Arch Intern Med. 2004;164:2162-2168
121. There is no evidence for an increase in acute coronary syndromes after short term abrupt discontinuation of statins in stable cardiac patients. Circulation 2004 Oct 11;110:2333-2335.
122. Aderence with statin therapy in elderly patients with and without acute coronary syndromes. Cynthia A Jackevicius et al JAMA. 2002;288:462-467.
123. Clinical outcomes in managed-care patients with coronary heart disease treated aggressively in lipid-lowering disease management clinics: the alliance study, Koren MJ et al. J Am Coll Cardiol. 2004 Nov 2;44(9):1772-9
124. Statin effects beyond lipid lowering—are they clinically relevant? P.O Bonetti, L.O Lerman, C Napoli and A Lerman. Eur Heart J 2003;24:225-48
125. Effect of atorvastatin on left ventricular diastolic function and ability of coenzyme Q10 to reverse that dysfunction, Silver MA, Langsjoen PH, Szabo S, Patil H, Zelinger A. Am J Cardiol. 2004 Nov 15;94(10):1306-10.
126. Randomized controlled trial on the efficacy and safety of atorvastatin in patients with type 2 diabetes on hemodialysis (4D study): demographic and baseline characteristics. Wanner C et al, Kidney Blood Press Res 2004;27(4):259-66
127. 4D trial: No benefit of atorvastatin in type 2 diabetes patients on dialysis, Susan Jeffrey, Heartwire, Nov 5, 2004
128. FDA Panel rejects OTC sale of cholesterol drug, The Associated Press, January 14, 2005
129. Why Eve is not Adam: prospective follow-up in 149650 women and men of cholesterol and other risk factors related to cardiovascular and all-cause mortality, Ulmer H, Kelleher C, Diem G, Concin H. J Womens Health (Larchmt). 2004 Jan-Feb;13(1):41-53
130. Deaths linked to heart drugs, The Sunday Times - Britain, March 06, 2005
131. Intensive lipid lowering with atorvastatin in patients with stable coronary disease, LaRosa JC, Grundy SM et al. N Engl J Med 2005, March 08, 2005
132. Low-density lipoprotein cholesterol in patients with stable coronary heart disease - is it time to shift our goals? Editorial, Pitt B. N Engl J Med 2005, March 08, 2005
133. Expanded clinical evaluation of lovastatin (EXCEL) study results. Efficacy in modifying plasma lipoproteins and adverse event profile in 8245 patients with moderate hypercholesterolemia, Bradford RH, Shear CL et al, Arch Intern Med 1991 Jan;151(1):43-49
134. Serum cholesterol and cognitive performance in the Framingham Heart Study, Elisas PK et al. Psychosom Med 2005 Jan-Feb;67(1):24-30
135. Serum cholesterol concentrations are associated with visuomotor speed in men: findings from the third Nacional Health and Nutrition Examination Survey, 1988-1994. Zhang J, Muldoon MF, McKeown RE. Am J Clin Nutr. 2004 Aug;80(2):291-8
136. Randomized trial of the effects of simvastatin on cognitive functioning in hypercholesterolemic adults, Muldoon MF et al. Am J Med 2004;117:823-829
137. Effects of lovastatin on cognitive function and psychological well-being, Muldoon MF et al. Am J Med 2000;108:538-546
138. Is decreased libido associated with the use of HMG-CoA-reductase inhibitors? de Graaf L, et al. British Journal of Clinical Pharmacology, 2004; 58 (3): 326-328.
139. Are the benefits of statins a class effect?, Wright JM. CMAJ 2005;172:1195-1196
140. Effectiveness of statins for secondary prevention in elderly patients after acute myocardial infarction: an evaluation of class effect. Zhou Z, Rahme E et alCMAJ 2005;172:1187-1194
141. Effects of different antilipidemic agents and diets on mortality. A systematic review. Marco Studer et al. Arch Intern Med 2005;165:725-730
142. Cardiotônicos: Uma Excelente Solução para a Prevenção e Tratamento da Doença Cardíaca (artigo)
143. Efficacy and safety of statin therapy in children with familial hypercholesterolemia: a randomized controlled trial, Wiegman A et al. JAMA 2004 Jul 21;292(3):331-7
144. Efficacy and safety of pravastatin in children and adolescents with heterozygous familial hypercholesterolemia: a prospective clinical follow-up study, Hedman M et al. J Clin Endocrinol Metab. 2005 Apr;90(4):1942-52
145. O estresse mental no desencadeamento do infarto agudo do miocárdio (ICEM, 2005)
146. Effects of hemoconcentration and sympathetic activation on serum lipid responses to brief mental stress, Elizabeth A. Bachen, Matthew F Muldoon et al,Psychosomatic Medicine 64:587-594 (2002)
147. High cholesterol may protect against infections and atherosclerosis, U. Ravnskov, Q J Med 2003; 96:927-934
148. Recurrent acute pancreatitis possible induced by atorvastatin and rosuvastatin. Is statin induced pancreatitis a class effect? Sonal Singh, Amit Nautiyal, James G Dolan. J Pancreas (Online) 2004; 5(6):502-504
149. Underappreciated statin-induced myopathic weakness causes disability, Dobkin BH. Neurorehabil Neural Repair 2005 Sep;19(3):259-63
150. LDL Cholesterol: Bad Cholesterol, or Bad Science? Anthony Colpo. Journal of American Physicians and Surgeons 2005, V10; N3
151. Persistence and determinants of statin therapy among middle-aged patients free of cardiovascular disease, Perreault S et al. Eur J Clin Pharmacol 2005, Sep 8
152. Selling sickness to the masses, Alan Cassels, Toronto Star. Sep 21, 2005
153. High-Dose Atorvastatin vs Usual-Dose Simvastatin for Secondary Prevention after Myocardial Infarction. The Ideal Study: A Randomized Controlled Trial, Terje R. Pedersen et al. JAMA 2005;294:2437-2445
154. 3-Hydroxy-3-Methylglutaryl Coenzyme A Reductase Inhibitors and the Presence of Age-Related Macular Degeneration in the Cardiovascular Health Study.Gerald McGwin Jr, et al. Arch Ophthalmol. 2006;124:33-37.
155. Effect of intensive versus standard lipid-lowering treatment with atorvastatin on the progression of calcified coronary atherosclerosis over 12 months. Schmemund A et al. Circulation 2006;113:427-437
156. Simvastatin has deleterious effects on human first trimester placent explants,I. Kenis, Tartakover-Matalon et al. Human Reproduction,V 20; N 10: 2866-2875, October 1, 2005
157. De Novo Biosynthesis and Radiolabeling of Mammalian Digitalis-Like Factors, Hassan M. AM Qazzaz, Zhimin Cao, Duane D. Bolanowski, Barbara J. Clark and Roland Valdes, Jr. Clin Chem. 2004 Mar;50(3):612-20
158. A descoberta dos cardiotônicos endógenos: história e perspectivas (artigoICEM, 2004)
159. Relationship between cardiovascular risk factors and atherosclerotic disease burden measured by Intravascular Ultrasound, Stephen J. Nichols, Steven E. Nissen et al. J Am Coll Cardiol, 2006; 47:1967-1975
160. Should we lower cholesterol as much as possible? Uffe Ravnskov, Paul J Rosh, Morley C Sutter, Mark C Houston, BMJ 2006; 332:1330-1332 (June 3, 2006)
161. Kids with cholesterol take statins like mom, dad, Debra Sheman. Reuters, June 2, 2006
162. The Stroke Prevention by Agressive Reduction in Cholesterol Levels (SPARCL) Investigators. High-dose atorvastatin after stroke or transient ischemic attack. N Engl J. Med 2006;355:549-59
163. Influences of statins on glucose tolerance in patients with type 2 diabetes mellitus, J. Atheroscler Thromb. 2006 Apr;13(2):95-100
164. HMG CoA Reductase Inhibitors and Impotence: Two Case Series from the Spanish and French Drug Monitoring Systems, Carvajal, A et al. Drug Safety, Volume 29, Number 2, 2006, pp. 143-149(7) http://tinyurl.com/p6ypz
165. Use of hydroxy-methyl-glutaryl coenzyme A reductase inhibitors is associated with risk of lymphoid malignancies, Iwata, H et al. Cancer SCI, V 97; 2: 133-138, 2006
166. Physicians agree that treating two sources of cholesterol likely to achieve greater LDL-Cholesterol reductions, Medical News Today, Sep 04, 2006
167. Serum Lipid Levels, Suicidality, and Panic Disorder. Comprehensive Psychiatry, Vol. 45, No. 2 (March/April), 2004: pp 95-98
168. Cholesterol concentrations in violent and non-violent women suicide attempters. J. Vevera et al. / European Psychiatry 18 (2003) 23–27
169. Biochemical markers of anxiety and depression, D. Rafter Psychiatry Research 103 2001 93 96
170. Discontinuation of statin treatment in stroke patients. Mathias Endres and Ulrich Laufs, Stroke 2006;37/10:2640
171. Narrative review: Lack of evidence for recommended low density lipoprotein treatment targets: A solvable problem. Rodney A et al, Annals of Internal Medicine, Oct 3, 2006;V145:7
172. More research is needed on LDL reduction, researchers recommend statins for patients, Medical News Today, Oct 6, 2006
173. Researchers ask patients to help fill gap in data on side effects of statins. Tara Parker Pope, Wall Street Journal, October 3, 2006
174. Statin therapy induces ultrastructural damage in skeletal muscle in patients without myalgia. Draeger A et al, J Pathol 2006 210(1);94-102
175. Professional athletes suffering from familial hypercholesterolaemia rarely tolerate statin treatment because of muscular problems. British Journal of Clinical Pharmacology 2004, V57; I4: 525
176. Predictors of cancer mortality in elderly subjects. Mazza A, Casiglia E et al, Eur J Epidemiol. 1999 May;15(5):421-7
177. Statin-associated adverse effects beyond muscle and liver toxicity • Review, D.N. Kiortsis, T.D. Filippatos, D.P. Mikhailidis, M.S. Elisaf and E.N. Liberopoulos, Atherosclerosis, Available online 13 November 2006 (doi:10.1016/j. atherosclerosis. 2006.10.001)
178. People with low levels of LDL cholesterol are more likely to have Parkinson's disease than people with high LDL levels, according to University of North Carolina at Chapel Hill researchers. Science Daily, December 19, 2006
179. Low cholesterol levels linked with higher risk of Parkinson's disease, Polly Curtis, The Guardian, January 15, 2007
180. Twenty-six-year change in total cholesterol levels and incident dementia, The Honolulu-Asia Aging Study, Robert Stewart et al. Arch Neurol. 2007;64:103-107
181. Trends in serum lipids and lipoproteins of adults, 1960-2002, Carrol MD et al, JAMA 2005;294:1773-1781
182. “Effect of the Magnitude of Lipid Lowering on Risk of Elevated Liver Enzymes, Rhabdomyolysis, and Cancer” J Am Coll Cardiol, 2007; 50:409-418
183. Schering-Plough News Release, Merck/Schering-Plough Pharmaceuticals Provides Results of the ENHANCE Trial, January 14, 2008
184. New Questions on Treating Cholesterol, Alex Berenson, The New York Times, January, 17, 2008 em http://tinyurl.com/25lgkj
185. Temple of the LDL cholesterol, Eric J. Topol, video, January 18, 2008 em http://blogs.theheart.org/posts/temple-of-the-ldl-cholesterol
186. Do Cholesterol Drugs Do Any Good? John Carey, Business Week, January 17, 2008 emhttp://www.businessweek.com/magazine/content/08_04/b4068052092994.htm
187. Statins, Low-Density Lipoprotein Cholesterol, and Risk of Cancer Alawi A. Alsheikh-Ali, et al. Am Coll Cardiol, doi:10.1016/j.jacc.2008.06.037 (Published online 20 August 2008), Texto integral em http://content.onlinejacc.org/cgi/content/full/j.jacc.2008.06.037v1
188. Early Communication About an Ongoing Safety Review of Ezetimibe/Simvastatin (marketed as Vytorin), Simvastatin (marketed as Zocor) and Ezetimibe (marketed as Zetia) , August 21, 2008 http://www.fda.gov/cder/drug/early_comm/ezetimibe_simvastatin_SEAS.htm
189. Goli AK, Goli SA, Byrd RP Jr, et al. Simvastatin-induced lactic acidosis: a rare adverse reaction? Clin Pharmacol Ther 2002;72:461–4.
190. Statin precipitated lactic acidosis? R Neale, T M Reynolds, W Saweirs, J Clin Pathol 2004;57:989–990. doi: 10.1136/jcp.2004.015958
191. Idker PM et al for the Jupiter study, Rosuvastatin to prevent vascular events in men and women with elevated C-Reactive protein, N Eng J Med 359;21, November 9, 2008. Texto integral em http://content.nejm.org/cgi/content/full/NEJMoa0807646
192. Hlatky MA, Expanding the orbit of primary prevention - Moving beyond Jupiter, Editorial, N Eng J Med 359;21, November 9, 2008. Texto integral emhttp://content.nejm.org/cgi/content/full/NEJMe0808320
193. Editorial, Who Should Take a Statin? New York Times, November 17, 2008, Texto integral em http://www.nytimes.com/2008/11/17/opinion/17mon2.html?emc=eta1
194. Tara Parker-Pope, A Call for Caution in the Rush to Statins, November 17, 2008, Texto integral em http://www.nytimes.com/2008/11/18/health/18well.html?ref=science
195. Statins may lessen brain function, says ISU researcher. Medical News Today April, 2009 em http://www.medicalnewstoday.com/articles/140127.php
196. Jiansong Tong Peter P Borbat et al. A scissors mechanism for stimulation of SNARE-mediated lipid mixing by cholesterol. PNAS March 31, 2009 Vol 106 N13Texto integral em http://www.pnas.org/cgi/doi/10.1073/pnas.0813138106
197. Risks Seen in Cholesterol Drug Use in Healthy People by Duff Wilson, The New York Times, March 30, 2010 athttp://www.nytimes.com/2010/03/31/business/31statins.html?hp
198. Statin Use and Colorectal Adenoma Risk: Results from the Adenoma Prevention with Celecoxib Trial. Monica M. Bertagnolli, Meier Hsu, Ernest T. Hawk, Craig J. Eagle, and Ann G. Zauber, for the Adenoma Prevention with Celecoxib (APC) Study Investigators. Cancer Prev Res; 3(5) May 2010. Texto integral emhttp://cancerpreventionresearch.aacrjournals.org/content/early/2010/04/14/1940-6207.CAPR-09-0271.full.pdf+html
Fonte: http://www.infarctcombat.org/
Sem comentários:
Enviar um comentário
Qualquer mensagem inapropriada não será considerada.